Em 2 de janeiro de 2017, eu publiquei uma curta postagem intitulada A Morte de Carrie Fisher com a Idade de 60 Anos, na revista eletrônica Behaviorism and Mental Health. O artigo foi publicado simultaneamente no Mad in America.
Em 4 de janeiro, na cadeia de comentários de ambos os sites entrou uma resposta de Carolina Partners.
O que é Carolina Partners? Trata-se de um grupo poderoso de assistência psiquiátrica que presta serviços no Estado de Carolina do Norte, no sudeste dos Estados Unidos. De acordo com o seu website (https://www.carolinapartners.com ), a entidade é composta por 14 psiquiatras, 7 psicólogos, 34 profissionais com formação em enfermagem / médicos assistentes, e 43 terapeutas e consultores. A entidade atua em 27 locais do Estado da Carolina do Norte.
Os comentários de Partners consistem essencialmente de afirmações não fundamentadas, com conclusões arbitrárias, e que fazem apelo à autoridade psiquiátrica.
De fato, os comentários dessa entidade são bastante típicos da ‘refutação’ que os adeptos da psiquiatria baseada no modelo de doença rotineiramente dirigem aos que refutam as suas bases. Por essa razão, e por serem comentários que presumivelmente representam os pontos de vista de uma prática psiquiátrica que está amplamente espalhada entre nós, é que seus comentários merecem um olhar atento.
Eu discutirei cada parágrafo destacadamente.
“Nós discordamos fortemente desse artigo, que negligencia um monte de informações importantes, e que faz uso de uma audiência seletiva, para distorcer o que Carrie Fischer representou, distorcendo as evidências de que o transtorno mental é de fato uma doença”.
Meu artigo sobre Carrie Fisher foi curto (556 palavras), e teve a intenção de ser um contraponto aos inúmeros obituários espalhados, que estavam a transmitir ao público haver sido ela um forte exemplo de ‘transtorno bipolar’.
A questão essencial do meu artigo foi que a Sra. Fisher foi uma vítima da psiquiatria, e que, a exemplo de inúmeras vítimas, morreu prematuramente.
Obviamente que eu negligenciei um monte de informações importantes. Eu poderia ter me estendido sobre a imprudência da psiquiatria em atribuir o rótulo bipolar – com todas as suas implicações de desamparo, falta de poder (disempowerment), e ‘desequilíbrio químico’ – a uma jovem mulher que, por sua própria conta, na época, usava qualquer droga que chegassem às suas mãos. Mas eu achei que uma declaração breve e respeitosa sobre os fatos fosse apenas o necessário.
. . . . .
“As doenças mentais têm uma longa história de evidências biológicas. Por exemplo, os pesquisadores demonstraram que as pessoas com depressão têm uma área do cérebro hiperativa, chamada Brodmann 25. A esquizofrenia tem sido associada a genes específicos, assim como o transtorno de estresse pós-traumático e o autismo têm sido transtornos associados a específicas anormalidades no cérebro. O suicídio tem sido associado a um decréscimo de concentração de serotonina no cérebro. O transtorno compulsivo-obsessivo tem sido associado a um aumento da atividade na região dos gânglios basais do cérebro. “
Área Brodmann (BA25)
Partners não apresenta uma referência específica para sustentar essa afirmação, mas o meu melhor palpite é que a referência seja Mayberg, HS et al. (1999). Pois aqui está a principal conclusão desse estudo: “As mudanças recíprocas envolvendo o cíngulo subgenual [que inclui a área de Brodmann 25] e o córtex pré-frontal direito ocorrem com mudanças transitórias e crônicas no estado de ânimo negativo”.
O que isto significa essencialmente é que o humor negativo, seja ele transitório ou duradouro, está correlacionado com mudanças tanto no cíngulo subgenual (área de Brodmann 25) quanto no córtex pré-frontal direito, e que, quando a depressão é aliviada, as mudanças são invertidas.
Essa, evidentemente, é uma descoberta interessante, mas não fornece nenhuma evidência de que a depressão, leve ou grave, transitória ou duradoura, seja causada por uma patologia biológica.
A realidade é que toda a atividade humana é desencadeada pela atividade cerebral. Cada pensamento, cada sentimento, cada ação tem suas origens no cérebro. Não consigo levantar um dedo, piscar um olho, coçar a cabeça, ou lembrar da minha casa de infância, sem que uma função cerebral característica inicie e mantenha a ação em questão. Sem estímulos vindos do cérebro, meu coração irá parar de bater, meu aparelho respiratório irá ser bloqueado, e eu vou morrer, a menos que essas funções sejam mantidas por máquinas.
Portanto, não há absolutamente nenhuma surpresa na descoberta de que a tristeza e o desânimo tenham gatilhos neurais e semelhantes mantenedores. Seria incrível se assim não fosse. Mas – e esse é o ponto crítico – isso não garante a conclusão de que a tristeza, que cruza limites arbitrários e vagamente definidos de severidade, duração e frequência, seja melhor conceituada enquanto uma doença causada por atividade patológica ou excessiva em BA 25.
A depressão é um estado normal. É a reação humana normal a perdas significativas e / ou viver em condições / circunstâncias pouco favoráveis ao bem-estar. É também um mecanismo adaptativo, cuja finalidade é encorajar-nos a tomar medidas para restaurar a perda e / ou melhorar as condições.
Todos os impulsos humanos conscientemente sentidos resultam de sentimentos desagradáveis. A sede leva-nos a buscar água; a fome, a buscar comida; a hipotermia, a buscar calor; a hipertermia, a buscar frieza; o perigo, a buscar segurança; etc. Tristeza e desânimo não são exceções. São condições que nos levam a buscar mudanças, e que têm servido muito bem às espécies desde os tempos pré-históricos.
Mas – como é o caso de todos os exemplos acima – quando um impulso não é agido, por qualquer motivo, os sentimentos desagradáveis pioram. Assim como a fome e a sede não correspondidas aumentam em força, assim é com depressão, quando esta não é elaborada, ela se aprofunda.
A realidade é que a maioria das pessoas lida com a depressão de forma apropriada, naturalista, e com as formas consagradas ao longo do tempo. Se a fonte da depressão é a perda de um emprego, as pessoas começam a buscar emprego. Se a fonte é um relacionamento abusivo, elas procuram maneiras de sair ou de remediar a situação. Se a fonte é uma escassez de dinheiro, elas procuram maneiras mais sensatas de lidar com o orçamento, ou de aumentar seus ganhos; e assim por diante.
Depressão, seja ela leve ou grave, transitória ou duradoura, não é uma condição patológica. É a resposta natural, apropriada e adaptativa, quando um organismo capaz de sentir confronta um evento ou uma circunstância adversa. E a única maneira sensata e eficaz para melhorar a depressão é lidar apropriadamente e construtivamente com a situação deprimente. Adulterar equivocadamente o aparelho sensitivo da pessoa é algo análogo a danificar deliberadamente a audição de uma pessoa, porque ela está chateada com a poluição sonora em seu bairro, ou a danificar a sua visão, por causa de queixas sobre lixo na rua.
Nosso aparelho emocional é tão valioso e adaptável quanto nossos outros sentidos. Mas a psiquiatria rotineiramente entorpece, e em muitos casos permanentemente danifica esse aparelho, para vender drogas e promover a ficção de que os psiquiatras são verdadeiros médicos. Sua justificativa para essa atividade – descaradamente destrutiva – depende da falsa noção de que a depressão consiste em uma doença diagnosticável, cuja gravidade cruza limites arbitrários e vagamente definidos. Não obstante, o desânimo profundo não é mais doença do que um leve desânimo. Esse último é a resposta adequada e adaptável a pequenas perdas e adversidades. E o primeiro é a resposta adequada e natural a uma adversidade mais profunda ou mais duradoura. Embora, evidentemente, o que constitui uma adversidade profunda variará enormemente de pessoa para pessoa. Um indivíduo, por exemplo, movido por uma expectativa de emprego estável e permanente, pode ter verdadeiramente o seu coração partido com a perda de um emprego. Enquanto que outro indivíduo, movido pela noção de que há sempre um outro trabalho ‘ao virar a esquina’, será menos afetado. E assim por diante.
A esse respeito, é de se notar que o comentário de Partners refere-se à hiperatividade na BA 25. A utilização do prefixo implica em patologia; mas na realidade não existe um critério para determinar o que seria uma quantidade correta de atividade para BA 25. Tudo o que pode ocorrer, tomando como base as descobertas de Mayberg et al. e as subsequentes pesquisas de BA 25, é que quando uma pessoa está triste, há mais atividade do que quando está feliz. Assim, o uso do termo “excesso de atividade” é enganoso – esgueirando-se na noção de patologia, sem razões genuínas ou válidas para considerá-la assim. O “raciocínio” aqui é:
– Depressão é uma doença
– Depressão está correlacionada com alta atividade em BA 25
– Logo alta atividade em B 25 é patológica.
Em outras palavras, a afirmação de patologia baseia-se na suposição de que a depressão é uma doença. Inverter e usar essa patologia falsamente inferida para provar que a depressão é uma doença é obviamente um ato falacioso. É também típico do modo de raciocínio circular que permeia as afirmações psiquiátricas. Na realidade, não há nada no estudo de Mayberg e colegas (ou em alguma pesquisa posterior) que justifique a conclusão de que o aumento da atividade em BA 25 é patológico ou excessivo.
. . . . .
Esquizofrenia associada a genes específicos
Essa afirmação, de que a esquizofrenia está ligada a genes específicos, é frequentemente citada nesses debates; enquanto evidência de que a ‘esquizofrenia’ é uma doença real com patologia biológica. Mais uma vez, os Partners não fornecem quaisquer referências em apoio a essa afirmação, embora haja uma série de estudos nos últimos quinze anos ou mais anos que encontraram ligações desse tipo. No entanto, em todos os casos, as correlações foram pequenas. Em outras palavras, há sempre um grande número de indivíduos aos quais foi atribuído o rótulo de ‘esquizofrenia’, mas que não possuem a variante genética em questão; e há um grande número de pessoas que têm a variante do gene, mas que não adquirem o rótulo de ‘esquizofrenia’. Até hoje em dia, nenhum teste genético foi encontrado como sendo útil para confirmar ou refutar um ‘diagnóstico de esquizofrenia’.
Um problema adicional surge aqui, em que a afirmação de que “a esquizofrenia tem sido associada a genes específicos” é muitas vezes interpretada como significando que ‘esquizofrenia’ é uma doença genética; o que enfaticamente não é. Para ilustrar isso, vejamos brevemente uma verdadeira doença genética: a ‘doença renal policística’ (PKD). Esta é uma doença genética bem estabelecida causada por cistos nos rins. Os cistos bloqueiam progressivamente o fluxo sanguíneo pelos rins, causando a morte do tecido.
A maioria dos casos de PKD são causados pelo gene defeituoso (PKD-1). Na doença renal policística, a patologia ocorre porque o gene PKD-1 faz com que os néfrons sejam feitos de epitélio de parede de cisto em vez de epitélio de nefrona. E o epitélio da parede do cisto produz o líquido que é acumulado dentro, e que destrói finalmente os nephrons e o rim.
Assim, o gene determina a estrutura da parede de néfron. Este é o principal efeito genético. Essa estrutura faz com que a parede produza fluido. À medida que os nefrões ficam cada vez mais bloqueados, os rins produzem menos urina. Assim, micção reduzida é um efeito secundário do gene PKD-1. Sintomas de PKD geralmente não surgem até a idade adulta; mas cerca de 25% das crianças com PKD1 têm dor e outros sintomas. Logo, uma criança crescendo com doença renal policística pode sentir-se doente a maior parte do tempo. Tal criança é provável que seja mais agitada e mais angustiada do que outras crianças, e é perfeitamente possível que se poderia encontrar uma relação de correlação fraca entre gene PKD-1 e a agitação infantil; embora, naturalmente, qualquer pesquisa para uma tal correlação será confundida pelo fato óbvio de que as crianças podem ser habitualmente agitadas por outras razões. A agitação seria um efeito terciário do gene PKD1.
E daí a cadeia causal poderá continuar em várias direções – cada vez mais fracas. Por exemplo, a criança pode ficar um pouco triste e desanimada. Ou pode ser que a criança tenha recebido atenção extra e reconfortante de seus pais, e consequentemente tenha ficado bastante contente; e assim por diante. Em última análise, o resultado é impossível ser previsto com qualquer tipo de precisão, e o melhor que podemos esperar de genes versus estudos de comportamento subsequentes sejam correlações fracas, tênues.
A ‘fenda palatina’ é outro exemplo de uma patologia que é causada pela remoção de um gene; realmente uma falha genética. Esta condição resulta em uma qualidade de fala caracteristicamente tensa e nasal, que pode ser bastante estigmatizante. A fala nasal é um efeito secundário da falha genética.
As crianças com este tipo de discurso são às vezes objeto de zombarias e de intimidações por seus pares. A criança pode reagir a esse tipo de estigmatização falando o mínimo possível, retirando-se socialmente, ou de várias outras maneiras. Essas reações seriam consideradas efeitos terciários do defeito. E assim por diante. Assim como com o PKD, cada passo na cadeia nos leva mais longe do defeito genético; e as associações estatísticas crescem proporcionalmente mais fracas; e estaríamos esticando a questão ao dizer que a falta de fala tenha sido causada pela falha genética. Nem se poderia concluir que o isolamento social da criança é um sintoma de uma doença genética! E isso é verdade, mesmo que a ligação entre a falha e a fenda palatina seja clara e direta.
Da mesma forma, não é simplesmente possível alegar que comportamentos ‘esquizofrênicos’ (por exemplo, o discurso desorganizado) são sintomas de uma doença genética. Esse é particularmente o caso em que as correlações entre o ‘diagnóstico’ e anomalias genéticas são tipicamente muito pequenas. Os efeitos de quaisquer anomalias genéticas – menores que possam existir – têm uma ampla oportunidade de serem moldadas por fatores sociais e ambientais, e estas são construções causais mais credíveis.
‘Esquizofrenia’ não é uma condição unificada. Pelo contrário, é uma coleção solta de comportamentos vagamente definidos. Por essa razão, qualquer pesquisa genética feita sobre esta condição inevitavelmente redundará em resultados conflitantes e confusos. É como procurar semelhanças genéticas em todas as pessoas que jogam bridge, ou leem romances, visitam bibliotecas, jogam futebol, ou qualquer outra coisa. Se o tamanho da amostra for grande o suficiente, e na pesquisa genética os tamanhos das amostras são muitas vezes enormes, pode-se provavelmente encontrar pequenos efeitos em todas ou na maioria dessas áreas, mas ninguém concluiria que essas são atividades geneticamente determinadas; e muito menos doenças.
A capacidade de uma pessoa para aprender depende de dois fatores gerais: a) a estrutura de seu cérebro, conforme o determinado pelo seu DNA, e b) suas experiências desde o nascimento.
Não se pode aprender a tocar piano, por exemplo, a menos que haja um aparelho neural e dedos apropriados, os quais requerem um DNA apropriado. Mas mesmo uma pessoa com boa dotação genética nesses aspectos nunca aprenderá a tocar piano, a menos que esteja exposta a certos fatores ambientais. Ele/ela deve, no mínimo, encontrar um piano. Da mesma forma, uma pessoa cuja dotação genética seja relativamente marginal, pode se tornar um excelente pianista, se ele/ela receber um estímulo e apoio ambiental persistentes.
Raciocínio semelhante pode ser aplicado ao comportamento de não-ser- ‘esquizofrênico’. Esse comportamento envolve navegar nas armadilhas do final da adolescência / início da idade adulta, e o estabelecimento de hábitos funcionais nas áreas interpessoais, ocupacionais e em outras áreas de vida importantes. Obviamente, que isso requer um aparelho neural apropriado, daí as correlações fracas com o material genético; mas que igualmente clama por um ambiente de educação na infância que garanta oportunidades para o crescimento emocional e para a aquisição de habilidades sociais, ocupacionais e outras.
Dito isso, não é de surpreender que os pesquisadores encontrem correlações entre as variações de DNA e um ‘diagnóstico’ de esquizofrenia; mas dado o número de elos na cadeia causal e a multiplicidade de caminhos possíveis em cada elo, também não surpreende que as correlações sejam sempre consideradas fracas e de pouca ou nenhuma conseqüência prática.
Nem é surpreendente que as correlações entre a rotulagem de ‘esquizofrênico’ e vários fatores psicossociais sejam, em geral, fortes. Ter um rótulo de esquizofrenia está correlacionado com adversidade social na infância, abuso e maus-tratos na infância, pobreza, e uma história familiar de migração.
. . . . .
Considerações geralmente semelhantes aplicam-se às afirmações de Partners com relação ao ‘transtorno de estresse pós-traumático’, ‘autismo’, suicídio e ‘transtorno obsessivo-compulsivo’. Mas o espaço impede uma discussão detalhada aqui.
. . .
“Eric Kandel, MD, Prêmio Nobel e professor de ciências cerebrais na Universidade de Columbia, diz: ‘Todos os processos mentais são processos cerebrais e, portanto, todos os distúrbios do funcionamento mental são doenças biológicas … O cérebro é o órgão da mente. Onde mais poderia [doença mental] ser, se não no cérebro? ‘ ”
Dr. Kandel (agora com 87 anos) é um investigador eminente em neurociência na Universidade de Columbia. Há uma extensa biografia na Wikipedia. Sua pesquisa inicial teve como foco a neurofisiologia da memória. Ele recebeu inúmeros prêmios, incluindo o Prêmio Nobel de Fisiologia / Medicina (2000), e suas obras são amplamente publicadas. O registro de suas realizações de pesquisa é enorme, e seu conhecimento e perícia são vastos. Mas na declaração citada por Partners, e, aliás, por outros adeptos de psiquiatria, ele está simplesmente errado.
Vamos dar uma olhada mais de perto. Logicamente, as citações de Kandel podem ser declaradas simbolicamente como: A é idêntico a B; portanto, disfunções ou aberrações em A são disfunções ou aberrações em B.
À primeira vista, isso parece soar bem; porque se trata de uma inferência válida em algumas situações. Por exemplo, o forno na casa de uma pessoa é o aparelho de aquecimento primário; portanto, avarias no forno são avarias no aparelho de aquecimento primário. Na verdade, num exemplo simples desse tipo, a afirmação é tautológica. Estamos simplesmente colocando como sinônimos o forno e o aparelho de aquecimento primário, e a inferência não contém novas informações ou insights. Porém, em questões mais complexas, essa lógica é absolutamente falaciosa.
Vamos admitir, por razões de discussão, que a premissa das citações de Kandel seja verdadeira; isto é, que todos os processos mentais são processos cerebrais. O termo processos mentais abrange uma ampla gama de atividades, incluindo sensações, percepções, pensamentos, escolhas, sentimentos positivos, sentimentos negativos, esperanças, crenças, fala, canto, comportamento geral, etc.
O termo ‘transtornos do funcionamento mental’ é mais difícil de definir; não obstante, novamente para fins de discussão, vamos aceitar o catálogo da APA como definitivo a esse respeito. Vamos aceitar que qualquer coisa listada no DSM seja um ‘transtorno do funcionamento mental’.
É imediatamente óbvio que algumas das entradas do DSM são de fato o resultado do mau funcionamento do cérebro. No texto essas ‘entradas’ são referidas como sendo transtornos devido à uma condição médica geral ou aos efeitos de uma substância. Porém, na grande maioria dos rótulos de DSM, nenhuma causa biológica é identificada, por conseguinte, a conclusão na citação de Kandel parece exigir algum tipo de evidência ou prova. No entanto, na citação Kandel, a conclusão não é apresentada como algo que foi, ou mesmo precisa de ser comprovada. Em vez disso, ela é apresentada como uma conclusão lógica inerente, e que decorre diretamente da premissa. E é nessa perspectiva que as citações de Kandel precisam ser avaliadas.
Para perseguir isso, vamos considerar o exemplo do ‘transtorno desafiante de oposição’. Esta aqui é uma desordem do funcionamento mental como definida acima, porque está listada no DSM. E de acordo com a ‘lógica’ do Dr. Kandel, é também uma ‘doença biológica‘. Os ‘sintomas’ do transtorno desafiante de oposição, conforme listado no DSM-5, são:
- Muitas vezes perde o humor.
- É muitas vezes sensível ou facilmente irritado.
- Muitas vezes está com raiva e ressentimento.
- Argumenta frequentemente com figuras de autoridade ou com crianças e adolescentes, senão com adultos.
- Freqüentemente desafia ativamente ou se recusa a atender a pedidos ou regras de figuras de autoridade.
- Muitas vezes, deliberadamente, irrita os outros.
- Muitas vezes culpa os outros por seus erros ou mau comportamento.
- Tem sido rancoroso ou vingativo pelo menos duas vezes nos últimos 6 meses. (p. 462 do DSM-IV)
Obviamente, para que qualquer um desses comportamentos ocorra, há que haver atividade neural correspondente. Mas não há necessidade de que a atividade neural esteja doente ou com defeito de qualquer maneira. Uma criança aprendendo com seu ambiente, desenvolvendo seu repertório comportamental de acordo com os princípios comuns da aprendizagem, poderia adquirir qualquer um ou todos esses hábitos comportamentais, sem nenhum mau funcionamento em seu aparelho neural. Adquirimos hábitos, contraproducentes tão facilmente, e essencialmente pelos mesmos processos, na mesma medida em que adquirimos os produtivos. Em geral, se uma criança descobre que pode adquirir poder e controle em seu ambiente – com birras de temperamento – , ele/ela adquire o hábito de produzir birras de temperamento. Da mesma forma, se ao discutir com os pais e outras figuras de autoridade são produizidos resultados positivos, há uma boa chance de que isso também se torne habitual. E isso não é porque há algo de errado com o cérebro da criança. Pelo contrário, é porque seu cérebro está funcionando corretamente. Ele/ela está internalizando – como hábitos – aquelas decisões e ações que são gratificadas. Muitas vezes é observado na prática da educação das crianças que se você não está treinando (educando) seus filhos, são eles que estão treinando (educando) você.
Observações semelhantes podem ser feitas sobre os outros sete ‘sintomas’ do transtorno de oposição desafiante.
Como de fato ocorre com todos os rótulos (‘entradas’) do DSM.
Uma pessoa com um cérebro perfeitamente normal-funcionando pode adquirir os hábitos em questão, se as circunstâncias forem conducentes com essa aprendizagem.
Assim, para retornar à pergunta na citação de Kandel: “Onde mais poderia [doença mental] haver, se não no cérebro?”.
A resposta é clara: ela está na defesa dos interesses da corporação psiquiátrica e na sua injustificada percepção.
A doença mental é a lente distorcida pela qual os psiquiatras vêem todos os problemas de pensamento, sentimento e comportamento. É o dispositivo que eles usam para legitimar sua inclinação para prescrever drogas e para manter a ficção de que eles estão praticando medicina.
. . . . .
“Você está certo de que a doença mental também é afetada por condições sociais e ambientais – por o que está disponível a uma pessoa, à sua educação, ou ao seu ambiente atual. É também verdade que a doença mental é afetada pelo uso de drogas (prescritas e não prescritas). Assim como para outras condições médicas, como doenças cardíacas e câncer. ”
Eu não não sei de onde os Partners tiraram isso, porque eu nunca fiz essa declaração. Na minha opinião, o que já afirmei claramente em numerosas ocasiões, a ‘doença mental’ é uma invenção psiquiátrica criada de modo a promover a noção espúria de que todos os pensamentos, sentimentos e / ou comportamentos problemáticos são doenças. E não apenas doenças em algum sentido alegórico vago; mas como se fossem doenças reais, ‘como o diabetes’, que precisam ser tratadas por psiquiatras com treinamento médico, por meio de drogas que alteram o humor, e por choques elétricos de alta tensão para o cérebro.
As concessões vagas dos Partners a respeito do ambiente, da criação das crianças e dos efeitos de drogas, são de fato uma ‘sopa’ ao padrão psiquiátrico; o que, porém, não mitiga as suas primeiras alegações sobre a “a longa história de evidências biológicas” e seu endosso acrítico da citação logicamente espúria de Kandel.
. . . . .
“E é verdade que a doença mental é muitas vezes difícil de ser diagnosticada por causa de:
1) as atuais limitações do campo de pesquisa. Thomas R. Insel, MD, diretor do Instituto Nacional de Saúde Mental, por exemplo, fala sobre como o diagnóstico do tratamento da doença mental hoje é o que a cardiologia foi há 100 anos, concluindo que precisamos continuar a investigação científica de doenças mentais. (Há uma citação mais longa sobre isso abaixo.) ”
Citação acima mencionada:
“Tomem como exemplo a cardiologia”, diz Insel. “Há um século atrás, os médicos tinham pouco conhecimento da base biológica da doença cardíaca. Eles podiam simplesmente observar a apresentação física do paciente e ouvir as queixas subjetivas do paciente. Hoje eles podem medir os níveis de colesterol, examinar os impulsos elétricos do coração com ECG, e tomar imagens detalhadas de tomografia computadorizada de vasos sanguíneos e artérias para entregar um diagnóstico preciso. “ Como resultado, Insel diz, a mortalidade por ataques cardíacos caiu drasticamente nas últimas décadas. “Na maioria das áreas da medicina, agora temos um conjunto de ferramentas para nos ajudar a saber o que está acontecendo – do nível comportamental ao nível molecular. Isso realmente levou a grandes mudanças na maioria das áreas da medicina “, diz ele.
Insel acredita que o diagnóstico e tratamento da doença mental está hoje onde a cardiologia estava há 100 anos. E, a exemplo da cardiologia do passado, o campo está pronto para a transformação dramática, diz ele. “Estamos realmente no auge de uma revolução na forma como pensamos sobre o cérebro e o comportamento, em parte por causa de avanços tecnológicos. Finalmente, podemos responder a algumas das questões fundamentais “.
Há pelo menos quarenta anos, eu comecei a ouvir sobre as grandes descobertas biológicas da psiquiatria que estavam ao redor do canto proverbial; e essa promessa, se meus leitores perdoarem o trocadilho, está ficando um pouco velha em demasia.
O que é digno de nota, no entanto, é que em outras disciplinas, onde há esperança ou expectativa de avanços, os proponentes desses esforços geralmente esperam pelas evidências, antes de implementarem práticas baseadas nessas esperanças. Na verdade, pelo que eu sei, a psiquiatria é a única profissão cuja obra inteira, cuja estrutura conceitual inteira, se baseia em ‘evidências’ e ‘descobertas’ que ainda não estão disponíveis.
Observe você, caro leitor, também o contraste verdadeiramente requintado entre a afirmação confiante de Partners de que “as doenças mentais têm uma longa história de evidência biológica” com a afirmação de que o ‘diagnóstico’ e o ‘tratamento’ da ‘doença mental’ estão hoje onde a cardiologia de há 100 anos atrás estava.
Aliás, Dr. Insel, ex-diretor do NIMH, também disse:
“Embora o DSM tenha sido descrito como uma ‘Bíblia’ para o campo, o Manual é, na melhor das hipóteses, um dicionário, criando um conjunto de rótulos e definindo cada um. A força de cada uma das edições do DSM tem sido a ‘confiabilidade’ – cada edição tem garantido que os clínicos usem os mesmos termos e da mesma maneira. A fraqueza é a sua falta de validade. Ao contrário de nossas definições de doença cardíaca isquêmica, linfoma ou de AIDS, os diagnósticos do DSM são baseados em um consenso sobre os os conjuntos de sintomas clínicos, e não em qualquer medida laboratorial objetiva. No restante da medicina, isso seria equivalente à criação de sistemas de diagnóstico com base na natureza da dor no peito ou da qualidade da febre. Enquanto que, o diagnóstico baseado em sintomas, uma vez comum em outras áreas da medicina, tenha sido amplamente substituído no meio século passado, na medida em que temos entendido que os sintomas por si só raramente indicam a melhor escolha de tratamento “. (Transforming Diagnosis, 2013)
E vamos ser bem claros. “Falta de validade” neste contexto significa que os ‘diagnósticos’ não correspondem realmente a nenhuma entidade de doença no mundo real. A observar também que o Dr. Insel não disse validade pobre, ou baixa validade. Ele disse falta de validade – significando nenhuma.
. . . . .
Voltando para o comentário de Carolina Partners:
“2) os sintomas da doença mental muitas vezes se sobrepõem com os sintomas causados por outras doenças, por exemplo, alguém com câncer também pode ficar deprimido após o diagnóstico, ou a fadiga de alguém pode ser causada por uma deficiência de vitamina, e não por depressão. Embora considerando todos esses fatores, ainda é completamente impreciso para afirmar que não há base biológica para doenças mentais. Elas não são doenças de ‘fantasia’, mas sim são causadas por uma variedade de fatores, incluindo os biológicos. À medida que entendemos mais sobre doenças mentais por meio de pesquisas, nós (como ocorre com a cardiologia, por exemplo) ganhamos veículos mais precisos para medir e entender as implicações biológicas desses distúrbios “.
Essa é uma pequena divagação, mas vamos ver se podemos desvendá-la:
“… alguém com câncer também pode ficar deprimido após o diagnóstico”.
Isso é verdade. De fato, eu diria que a maioria das pessoas que contraem doenças graves se tornam um pouco tristes e desanimadas. Mas isso de modo algum estabelece a noção de que a tristeza deva ser considerada uma doença adicional.
“… a fadiga de alguém pode ser causada por uma deficiência de vitamina, e não por depressão.”
Essa citação contém uma das falácias principais da psiquiatria: que as várias ‘doenças mentais’ são as causas de seus respectivos sintomas (como é o caso da doença real). Para ilustrar a falácia, considere a conversa hipotética:
A esposa do cliente: Por que meu marido está tão cansado o tempo todo?
Psiquiatra: Porque ele tem uma doença chamada transtorno depressivo maior.
A esposa do cliente: Como você sabe que ele tem esta doença?
Psiquiatra: Porque ele está cansado o tempo todo.
A psiquiatria define a depressão maior (a assim chamada doença) pela presença de cinco ‘sintomas’ de uma lista de nove, um dos quais é fadiga, e depois rotineiramente aduz a ‘doença’ para explicar os sintomas. Na realidade, os ‘sintomas’ são implicados na definição da ‘doença’, e a explicação é inteiramente falsa. Há muitas razões válidas pelas quais uma pessoa pode se sentir fatigada, mas nenhuma delas é porque ela “tem uma doença mental”. As doenças mentais são apenas rótulos sem significado explicativo. E por causa da vaguedade inerente nos critérios, elas não são mesmo boas etiquetas.
“… ainda é completamente impreciso se afirmar que não há fundamento biológico para as doenças mentais.”
Como enfatizado acima, há uma base biológica para tudo o que fazemos – cada pensamento, cada sentimento, cada piscar de olhos, cada ação. Mas – e este é o ponto que parece fugir à psiquiatria – não há boas razões para acreditar que os vários problemas catalogados no DSM estejam subjacentes a processos biológicos patológicos. E há muitas razões boas para acreditar que não são.
“Elas não são doenças” falsas “, mas são causadas por uma variedade de fatores, incluindo os biológicos.”
Eu não acho que eu já usei o termo ‘fazer-acreditar’ para descrever ‘doenças psiquiátricas’, embora eu rotineiramente descreva rótulos psiquiátricos como inventados. Os dois termos não são sinônimos. O que a psiquiatria chama de doenças mentais não é nada mais que coleções soltas de problemas vagamente definidos de pensamento, sentimento e / ou comportamento. Na maioria dos casos, o ‘diagnóstico’ é político (cinco em nove, quatro em seis, etc.); de modo que os rótulos não são entidades coerentes de nenhum tipo, muito menos doenças.
Mas os problemas apresentados nas chamadas listas de sintomas são problemas reais. Há dúvida quanto a isso? Esse não é o problema. Eu me refiro a esses rótulos como invenções, por causa da afirmação da psiquiatria de que os aglomerados soltos de problemas são doenças reais. Na realidade, não são doenças genuínas; são invenções. Eles não são descobertos na natureza, mas são votados como existentes pelos comitês APA
Mas, entretanto, a psiquiatria decidiu. Dentro do dogma psiquiátrico, todos os problemas humanos significativos de pensamento, sentimento e comportamento são doenças que precisam ser “tratadas” com drogas e choques elétricos.
. . . . .
Finalmente
Tudo isso é interessante, e suponho que é importante refutar o fluxo mais ou menos constante de afirmações sem fundamento, raciocínio falacioso e rotação que flui dos bastiões psiquiátricos.
Mas enquanto isso a carnificina continua. Há abundante evidência prima facie de que as drogas psiquiátricas estão implicadas causalmente nos suicídios / assassinatos que se tornaram quase diariamente ocorrências aqui nos EUA. Meu desafio à psiquiatria institucionalizada é simples: chamar publicamente um estudo independente e definitivo para explorar esse relacionamento.
Se o que você, colega psiquiatra, está fazendo é sem reservas algo saudável, seguro e eficaz, então o que você tem que temer de uma investigação científica independente dos interesses corporativos?
 Em 31 de outubro de 2016, o eminente psiquiatra Allen Frances, MD, arquiteto do DSM-IV, publicou um artigo em seu blog Psychology Today, Saving Normal (Psicologia Hoje, Salvando Normal). O artigo é intitulado DSM-5 Diagnósticos em Crianças Devem Sempre Ser Escritos à Lápis. (A peça também apareceu no Huffington Post blog na mesma data.) O subtítulo é “A rotulagem inadequada de crianças e adolescentes é frequente e pode persegui-las ao longo de suas vidas.”
Em 31 de outubro de 2016, o eminente psiquiatra Allen Frances, MD, arquiteto do DSM-IV, publicou um artigo em seu blog Psychology Today, Saving Normal (Psicologia Hoje, Salvando Normal). O artigo é intitulado DSM-5 Diagnósticos em Crianças Devem Sempre Ser Escritos à Lápis. (A peça também apareceu no Huffington Post blog na mesma data.) O subtítulo é “A rotulagem inadequada de crianças e adolescentes é frequente e pode persegui-las ao longo de suas vidas.”
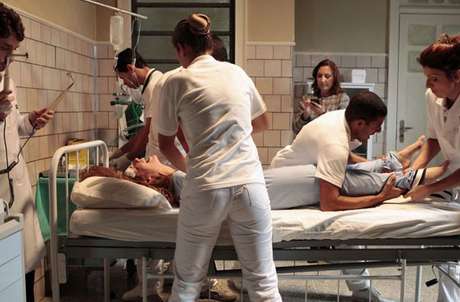
 Na terça-feira passada, dia 17 de janeiro, recebi a ligação de um amigo querido, José Sestelo, membro da diretoria da ABRASCO, me perguntando se tinha conhecimento do que estava acontecendo em relação a eletrochoques no Hospital Juliano Moreira (HJM). Ele tinha sido alertado pelo Fórum sobre Medicalização da Educação e da Sociedade sobre a publicação, no mesmo dia, no Diário Oficial do Estado da Bahia, de uma portaria resolvendo criar, no seio do HJM, serviço de gestão estadual situado em Salvador, uma “Comissão de ECT e Psicocirurgia”, cuja missão seria a “a elaboração do protocolo e acompanhamento das indicações de ECT e Psicocirurgia em Usuários internados no HJM, levando em consideração os aspectos éticos, clínicos e legais, bem como o cotejamento com os princípios da Reforma Psiquiátrica estabelecida pelo Estado. Somente a Comissão poderá autorizar os procedimentos acima ou consultar/representar o Hospital Juliano Moreira junto aos órgãos e conselhos competentes quando necessário”. Para ver a Portaria,
Na terça-feira passada, dia 17 de janeiro, recebi a ligação de um amigo querido, José Sestelo, membro da diretoria da ABRASCO, me perguntando se tinha conhecimento do que estava acontecendo em relação a eletrochoques no Hospital Juliano Moreira (HJM). Ele tinha sido alertado pelo Fórum sobre Medicalização da Educação e da Sociedade sobre a publicação, no mesmo dia, no Diário Oficial do Estado da Bahia, de uma portaria resolvendo criar, no seio do HJM, serviço de gestão estadual situado em Salvador, uma “Comissão de ECT e Psicocirurgia”, cuja missão seria a “a elaboração do protocolo e acompanhamento das indicações de ECT e Psicocirurgia em Usuários internados no HJM, levando em consideração os aspectos éticos, clínicos e legais, bem como o cotejamento com os princípios da Reforma Psiquiátrica estabelecida pelo Estado. Somente a Comissão poderá autorizar os procedimentos acima ou consultar/representar o Hospital Juliano Moreira junto aos órgãos e conselhos competentes quando necessário”. Para ver a Portaria, 
 De acordo com meus documentos e registros, e minha própria memória, a utilização de camisetas como estratégia de diálogo do movimento da reforma psiquiátrica e luta antimanicomial com a sociedade, como forma de provocar a reflexão e colocar em questão o modelo manicomial, a psiquiatria e suas práticas de violência e patologização, começou em 1992. Estávamos na sede do Sindicato dos Médicos do Rio de Janeiro, na Avenida Churchill 97, em reunião para organização do II Encontro Nacional de Usuários e Familiares, quando a delegação gaúcha, tendo à frente Delvo Oliveira, entrou na sala com enormes sacos plásticos repletos de camisetas com dizeres e imagens sobre a reforma psiquiátrica e a questão antimanicomial. As camisetas foram elaboradas pelo Fórum Regional do Movimento dos Trabalhadores em Saúde Mental Por uma sociedade sem Manicômios de Bagé.
De acordo com meus documentos e registros, e minha própria memória, a utilização de camisetas como estratégia de diálogo do movimento da reforma psiquiátrica e luta antimanicomial com a sociedade, como forma de provocar a reflexão e colocar em questão o modelo manicomial, a psiquiatria e suas práticas de violência e patologização, começou em 1992. Estávamos na sede do Sindicato dos Médicos do Rio de Janeiro, na Avenida Churchill 97, em reunião para organização do II Encontro Nacional de Usuários e Familiares, quando a delegação gaúcha, tendo à frente Delvo Oliveira, entrou na sala com enormes sacos plásticos repletos de camisetas com dizeres e imagens sobre a reforma psiquiátrica e a questão antimanicomial. As camisetas foram elaboradas pelo Fórum Regional do Movimento dos Trabalhadores em Saúde Mental Por uma sociedade sem Manicômios de Bagé.
















 Em um
Em um  Ora, é essa a tese perturbadora do livro que no primeiro semestre de 2017 será lançado pela Editora da Fiocruz, o livro do jornalista Robert Whitaker, Anatomy of an Epidemic: Magic Bullets, Psychiatric Drugs, and the Astonishing Rise of Mental Illness in America.
Ora, é essa a tese perturbadora do livro que no primeiro semestre de 2017 será lançado pela Editora da Fiocruz, o livro do jornalista Robert Whitaker, Anatomy of an Epidemic: Magic Bullets, Psychiatric Drugs, and the Astonishing Rise of Mental Illness in America.






