Devido aos seus muitos efeitos adversos na saúde física, há muito tempo que se pensa que os antipsicóticos contribuem para a morte precoce dos “doentes mentais graves”. Em 2006, essa preocupação surgiu nas manchetes graças a um relatório da Associação Nacional dos Diretores de Programas de Saúde Mental do Estado. O relatório constatou que em ambientes de saúde pública, as pessoas diagnosticadas com esquizofrenia e outros transtornos psiquiátricos “graves” estavam morrendo, em média, 25 anos antes do normal.
Embora o suicídio e as mortes acidentais representem de 35% a 40% desse excesso de mortalidade, quase dois terços são atribuídos a doenças somáticas: doenças cardiovasculares, diabetes e doenças respiratórias em particular – todas as quais podem ser vistas como riscos elevados devido aos efeitos adversos de drogas psiquiátricas.
No entanto, dois anos depois, Lancet publicou um estudo realizado por pesquisadores finlandeses que concluíram que os antipsicóticos reduzem a mortalidade. Desde então, esse grupo de pesquisadores continuou a publicar trabalhos que tiram essa mesma conclusão; e pelo menos dois estudos nos EUA apoiaram esses achados. Esta pesquisa produziu manchetes que divulgam esse recém-descoberto benefício dos antipsicóticos:
“Antipsychotics, mood stabilizers, SSRIs REDUCE, not worsen, risk of mortality in adults with mental illness.” Tweet from American Psychiatric Association President Jeffrey Lieberman, August 29, 2013
Essa nova alegação, de fato, passou a ocupar uma posição de frente, a estar no centro da base de evidências citada para justificar o uso a longo prazo de antipsicóticos. Outros argumentos para o uso a longo prazo dessas drogas haviam sido enfraquecidos na última década, ou haviam sido desmoronados por completo, e, portanto, essa nova descoberta surgiu em um momento casual para os que promove essa prática.
A psiquiatria promove há muito tempo o uso a longo prazo de antipsicóticos, afirmando que eles reduzem o risco de recaída. No entanto, logo após os Centros de Controle e Prevenção de Doenças emitirem seu relatório sobre morte precoce entre os “doentes mentais graves”, Martin Harrow publicou seu estudo sobre os resultados a longo prazo de pacientes diagnosticados com esquizofrenia, anunciando que as taxas de recuperação eram oito vezes maiores para os pacientes sem medicação e que o grupo sem medicação apresentava menor probabilidade de apresentar sintomas psicóticos em cada follow-up. Pesquisadores de outros países relataram achados semelhantes desde então, com taxas de recuperação mais altas para aqueles que não tomam antipsicóticos, o que levou a questionar a importância dos estudos de recaída como “evidência” para o uso a longo prazo desses medicamentos.
O campo também foi abalado por pesquisas que mostram que os antipsicóticos causam um encolhimento dos volumes cerebrais, e que esse encolhimento está associado a um declínio na função cognitiva e a uma piora dos sintomas negativos (desengajamento emocional).
Mas se essa afirmação mais recente – que os antipsicóticos reduzem a mortalidade – se baseia em boa ciência ela forneceria um argumento convincente para manter os pacientes com esses medicamentos. Na medicina, um medicamento que reduz as taxas de mortalidade por uma doença é entendido como um tratamento “eficaz”. Esse é um resultado final, e é o próprio resultado usado para avaliar a eficácia de, por exemplo, tratamentos contra o câncer.
Por outro lado, se um medicamento aumenta as taxas de mortalidade, então – pela mesma linha de raciocínio – ele está causando danos. Nesse caso, o objetivo seria usar os medicamentos com cautela e procurar limitar seu uso a longo prazo.
Em seguida, será apresentada uma revisão da literatura sobre os efeitos dos antipsicóticos nas taxas de mortalidade. Após um rápido resumo da “lacuna de mortalidade” entre os “doentes mentais graves” e a população em geral, será apresentada uma revisão das pesquisas que apoiam a conclusão de que os antipsicóticos contribuem para a morte precoce. Em seguida, será apresentada uma revisão dos estudos agora são citados como evidência de que os antipsicóticos são protetores contra a morte precoce.
Os leitores podem decidir qual linha de pesquisa que acham ser a mais convincente.
A lacuna da mortalidade
As métricas que os pesquisadores geralmente usam para avaliar a mortalidade precoce são “taxas de mortalidade padronizadas”. Por exemplo, os pesquisadores podem comparar a mortalidade entre as pessoas diagnosticadas com esquizofrenia com a mortalidade na população em geral durante um período de 10 anos (com os dois grupos pareados por idade e sexo). Se houver o dobro de mortes no grupo da esquizofrenia em comparação com a população em geral, a taxa de mortalidade padronizada (SMR – sigla para Standard Mortality Rate) é de 2,0. Se houver três vezes mais mortes, o SMR é 3,0, e assim por diante.
Quanto maior a SMR, maior a “diferença de mortalidade” em termos de anos perdidos por uma doença, transtorno ou desordem.
Em 2006, quando a National Health Association of State Mental Health Program Directors publicou seu relatório, a “lacuna da mortalidade” foi entendida como tendo aumentado nos últimos anos. De fato, a taxa de mortalidade padronizada para os doentes mentais graves, em comparação com a população em geral, piorou nos últimos 40 anos.
- Em 2007, pesquisadores australianos realizaram uma revisão sistemática de relatórios publicados sobre as taxas de mortalidade de pacientes com esquizofrenia em 25 países. Eles descobriram que as SMRs da “mortalidade por todas as causas” aumentaram de 1,84 na década de 1970 para 2,98 na década de 1980 e para 3,20 na década de 1990.
- Em 2017, os investigadores do Reino Unido relataram que a SMR para pacientes bipolares havia constantemente aumentado de 2000 a 2014, aumentando 0,14 por ano, enquanto a SMR para pacientes com esquizofrenia havia aumentado gradualmente de 2000 a 2010 (0,11 por ano) e depois mais rapidamente de 2010 a 2014 (0,34 por ano.) “A diferença de mortalidade entre indivíduos com transtorno bipolar e esquizofrenia e a população em geral está aumentando”, eles escreveram.
Esses dados de mortalidade por “todas as causas” não fornecem evidências, por si só, de que os antipsicóticos estejam contribuindo para essa lacuna de mortalidade. No entanto, vale ressaltar que as taxas de SMR têm piorado constantemente durante a era antipsicótica, com esse agravamento parecendo continuar na era dos antipsicóticos atípicos. Não é o que se esperaria se os antipsicóticos protegessem da morte precoce.
Há outra descoberta intrigante no relatório de 2007 dos pesquisadores australianos. Eles descobriram que as taxas de mortalidade para pacientes com esquizofrenia ao longo das três décadas foram mais altas nos países desenvolvidos (SMR 2,79) do que nos países menos desenvolvidos (SMR 2,02). Isso é interessante porque um estudo da Organização Mundial da Saúde descobriu que apenas uma pequena porcentagem de pacientes com esquizofrenia nos países em desenvolvimento durante esse período havia sido regularmente mantida em antipsicóticos, enquanto que nos EUA e em outros países desenvolvidos a manutenção contínua de medicamentos era o padrão de atendimento. Há uma correlação aparente nesses dados: a diferença de mortalidade é maior em países que dependem mais de antipsicóticos.
Parte I: Evidência de que os antipsicóticos levam à morte prematura
Os antipsicóticos de primeira geração – clorpromazina, haloperidol e outros – eram conhecidos por causar uma ampla gama de efeitos adversos. Em particular, eles costumavam causar sintomas parkinsonianos (disfunção motora), que a longo prazo frequentemente levavam à discinesia tardia (TD). Os pesquisadores determinaram que a TD estava associada a um risco aumentado de morte (SMR = 1,4).
Além disso, os efeitos adversos conhecidos desses medicamentos incluíam obesidade, coágulos sanguíneos fatais, arritmia, insolação, anormalidades hormonais, convulsões e doenças do sangue. “Eles têm perfis de efeitos colaterais adversos que podem afetar todos os sistemas fisiológicos”, disse George Aranas, psiquiatra da Universidade Médica da Carolina do Sul, em 1999.
Os antipsicóticos de segunda geração que chegaram ao mercado em meados da década de 90, descritos como “atípicos”, também são conhecidos por causar uma ampla gama de efeitos adversos. Esses medicamentos podem ser menos propensos a causar sintomas parkinsonianos e a discinesia tardia, no entanto mais propensos a causar obesidade, intolerância à glicose, dislipidemia e hipertensão que, quando agrupados, são descritos como “síndrome metabólica”.
No entanto, pode ser um pouco enganador agrupar antipsicóticos como medicamentos de primeira ou segunda geração, pois os perfis de eventos adversos de medicamentos individuais variam muito, dependendo de quais sistemas de neurotransmissores eles interrompem e de sua potência. Este gráfico mostra os efeitos adversos associados à interrupção de diferentes neurotransmissores no cérebro.

Esses medicamentos, Christopher Correll e outros escreveram em um artigo de 2015 publicado na World Psychiatry, aumentam o risco de “doenças cardiovasculares, do trato respiratório, sistema gastrointestinal, hematológico, musculoesquelético e renal”.
Assim, antipsicóticos típicos e atípicos causam efeitos adversos que podem aumentar o risco de seus usuários morrerem de doenças somáticas e, em particular, de doenças cardiovasculares, respiratórias e endócrinas. Nesse caso, esse aumento do risco de morte deve aparecer em estudos que calculam as taxas de SMR para essas doenças entre os usuários desses medicamentos.
Existem três tipos de estudos de mortalidade a serem revisados:
- O primeiro são estudos que utilizam grandes bancos de dados de pacientes para avaliar as taxas de SMR entre os doentes mentais graves devido a doenças somáticas.
- O segundo são estudos que utilizam grandes bancos de dados de pacientes para avaliar o impacto dos antipsicóticos nas taxas de mortalidade entre pacientes sem diagnóstico psiquiátrico.
- O terceiro são alguns estudos de coortes menores de pacientes psicóticos que avaliam se as variações no uso de antipsicóticos afetaram o risco de morte.
Excesso de mortes entre os doentes mentais graves devido a doenças somáticas
Em seus estudos, os pesquisadores publicaram taxas variáveis de SMR para pessoas com diagnóstico de esquizofrenia (ou doentes mentais graves) para mortalidade por todas as causas e para doenças específicas. O gráfico abaixo detalha as descobertas SMR a partir do seguinte:
- O relatório de 2006 da Associação Nacional de Saúde dos Diretores Estaduais de Saúde Mental (Parks).
- A meta-análise de 2007 realizada por pesquisadores australianos sobre mortalidade entre pacientes com esquizofrenia em 25 países (Saha).
- Um relatório resumido de 2015 da Organização Mundial da Saúde sobre “excesso de mortalidade” nos doentes mentais graves (OMS). Artigo de 2015 que avaliou as taxas de mortalidade de 1,13 milhão de usuários do Medicaid diagnosticados com esquizofrenia, com idades entre 20 e 64 anos, de 2001 a 2007 (Olfson).

Dois desses estudos (Parks e Olfson) mapearam as taxas de SMR entre aqueles com esquizofrenia e os doentes mentais graves nos Estados Unidos. Dois outros traçaram taxas globais de SMR para esses grupos de diagnóstico. Todos os quatro descobriram que pacientes com doenças mentais graves, uma grande porcentagem dos quais são prescritos antipsicóticos, morrem de doenças somáticas com taxas de duas a cinco vezes a da população em geral.
O excesso de mortalidade devido a doenças somáticas entre os doentes mentais graves é frequentemente atribuído à “doença” ou a seus comportamentos prejudiciais à saúde, em oposição aos efeitos adversos dos antipsicóticos. No entanto, mesmo que os doentes mentais graves – independentemente de quaisquer efeitos do tratamento – sofram frequentemente de problemas de saúde física, os efeitos adversos dos antipsicóticos ainda podem contribuir para esse excesso de mortalidade.
Há um outro estudo que fornece informações sobre o excesso de mortalidade entre os doentes mentais graves devido a doenças somáticas.
Em um relatório de 2007, David Osborn e colegas avaliaram as taxas de SMR para doença cardíaca coronariana e derrame entre os doentes mentais graves no Reino Unido, em comparação com a população em geral. O excesso de mortalidade diminuiu conforme a idade, significando que o excesso de risco era particularmente pronunciado entre pacientes mais jovens.

Excesso de mortes entre todos os usuários de antipsicóticos
Nos estudos citados acima, que relatam morte precoce entre aqueles diagnosticados com esquizofrenia e doentes mentais graves, não houve avaliação do uso de antipsicóticos entre esses grupos. Os estudos simplesmente calcularam taxas de SMR para um grupo de diagnóstico sem levar em consideração o tratamento.
Em 2013, pesquisadores do Reino Unido levaram a cabo um grande estudo desenvolvido para avaliar a “mortalidade entre usuários de antipsicóticos em relação aos não usuários”. Eles utilizaram um banco de dados de registros computadorizados de quase 11 milhões de pacientes atendidos na atenção primária de 1995 a 2010 para identificar três grupos de pacientes:
- Todos os usuários de antipsicóticos, independentemente de terem um diagnóstico psiquiátrico (N = 183.392)
- Não usuários de antipsicóticos da população em geral (N = 544.726)
- Não usuários de antipsicóticos que tiveram diagnóstico psiquiátrico de esquizofrenia, transtorno bipolar ou depressão (N = 193.920)
Primeiro, eles determinaram que as pessoas diagnosticadas com esquizofrenia ou transtorno bipolar que não usavam antipsicóticos ainda morriam em uma taxa mais alta do que os não usuários na população em geral (SMR para esquizofrenia = 1,99; SMR para bipolar = 1,40.). No entanto, as SMRs para esses pacientes não medicados foram notavelmente mais baixas do que nos estudos de todos os pacientes nessas categorias de diagnóstico (por exemplo, estudos que incluíram aqueles que estavam tomando antipsicóticos).
Segundo, eles relataram que os usuários de antipsicóticos na população em geral tinham quase três vezes mais chances de morrer do que os não usuários na população em geral. Os pesquisadores publicaram SMRs “totalmente ajustadas”, o que significa que procuraram equalizar todos os fatores de risco nos dois grupos, exceto o uso de antipsicóticos.
Mortalidade por todas as causas: SMR = 2,72
Mortalidade cardíaca: SMR = 1,83
Morte cardíaca súbita: SMR = 4,03
Terceiro, os pesquisadores compararam os não usuários de drogas psiquiátricas com diagnóstico psiquiátrico aos usuários da população em geral. Esta é uma comparação entre dois grupos desiguais na linha de base: aqueles com diagnóstico psiquiátrico eram mais propensos a morrer. No entanto, foram os usuários de antipsicóticos na população em geral que apresentaram maiores taxas de mortalidade.
Mortalidade por todas as causas: SMR = 1,75
Mortalidade cardíaca: RMS = 1,72
Morte cardíaca súbita: SMR = 5,76
Como parte dessa terceira comparação, eles também relataram as taxas de mortalidade para os usuários de drogas psiquiátricas na população em geral, em comparação com os não usuários dessas drogas, por idade. Isso revelou que a mortalidade elevada para usuários de antipsicóticos é mais pronunciada entre os menores de 30 anos e diminui depois disso.

O estudo do Reino Unido, com suas várias comparações, fornece evidências de que os antipsicóticos elevam a mortalidade em pacientes psiquiátricos e não psiquiátricos. O risco é tão grande que os usuários do público em geral morrem a taxas mais altas do que os não usuários de drogas psiquiátricas que tenham um diagnóstico psiquiátrico.
Existem inúmeros outros estudos que avaliaram o impacto dos antipsicóticos nas taxas de mortalidade em pacientes não psiquiátricos – idosos; aqueles com demência, Parkinson e DPOC; pacientes do hospital geral, beneficiários do Medicaid, adolescentes e crianças. Com grande regularidade, os pesquisadores relatam que os antipsicóticos elevam as SMRs para mortalidade por todas as causas e doenças cardíacas.
Aqui está um resumo dos achados mais notáveis:
- De acordo com uma meta-análise de 2018, entre pacientes com demência os antipsicóticos dobram o risco de morrer.
- Em um estudo de 2016 com 15.000 veteranos tratados para Parkinson, aqueles que foram tratados com antipsicóticos tinham duas vezes mais chances de morrer em seis meses (SMR = 2,35).
- Um estudo de 2009 com 275.000 inscritos no Medicaid no Tennessee descobriu que usuários de antipsicóticos que não tinham histórico de esquizofrenia ou outro distúrbio psicótico, em comparação com um grupo parecido de não usuários, tinham duas vezes mais chances de morrer de morte cardíaca súbita.
- Um estudo de 2019 com 190.000 crianças e jovens no Tennessee, com idades entre 5 e 24 anos, determinou que a mortalidade por todas as causas para aqueles tratados com antipsicóticos era quase o dobro de um grupo parecido que não usava antipsicóticos (SMR = 1,80).
Em uma revisão de 2018 da literatura, os investigadores australianos resumiram os resultados. Os antipsicóticos aumentam as taxas de mortalidade em todos os grupos de pacientes. A “mortalidade por todas as causas de pacientes com medicamentos antipsicóticos prescritos é quase duas”, eles escreveram, acrescentando que o “risco elevado de mortalidade é mais alto” nos primeiros 180 dias de uso e está relacionado à dose. Essa descoberta levou os pesquisadores a emitir a seguinte recomendação:
“Esta é a primeira metanálise a incluir evidências de estudos gerais de saúde mental que mostram que os antipsicóticos precipitam a mortalidade excessiva em todo o espectro. A prescrição de medicamentos antipsicóticos para demência ou para outros cuidados de saúde mental deve ser evitada e devem ser buscados meios alternativos para lidar com distúrbios comportamentais desses pacientes. ”
Excesso de mortalidade em coortes de pacientes psicóticos
Os estudos acima se basearam em grandes bancos de dados de prontuários, que poderiam ser utilizados para calcular SMRs em pacientes agrupados de acordo com o diagnóstico ou uso de antipsicóticos. Houve um punhado de estudos de pequenas coortes de pacientes psicóticos que avaliaram se as variações no uso de antipsicóticos afetavam seu risco de morrer.
Em um estudo prospectivo de 88 pacientes com esquizofrenia crônica na Irlanda, com idade média de 62 anos, John Waddington e colegas relataram que 44% morreram nos próximos 10 anos. Dois terços morreram de doenças cardiovasculares ou respiratórias. Os pesquisadores irlandeses concluíram que “quanto maior o número de antipsicóticos administrados simultaneamente, menor a sobrevida do paciente”.
Em 1978, investigadores finlandeses liderados por Matti Joukamaa começaram a seguir um grupo de 99 pacientes com esquizofrenia que tinham, na época, todos, 30 anos ou mais. No começo do estudo, 20 dos 99 não estavam tomando antipsicóticos, 31 estavam tomando um antipsicótico, 34 estavam tomando dois antipsicóticos e 14 estavam tomando três ou mais.
Nos 17 anos seguintes, 39 dos 99 morreram. As taxas de mortalidade para os pacientes aumentavam com cada passo dado na progressão antipsicótica. As SMRs para esses grupos de pacientes, comparadas às taxas de mortalidade na população em geral (pareadas por idade e sexo), foram as seguintes:
Sem antipsicóticos: SMR = 1,29
Um antipsicótico: SMR = 2,97
Dois antipsicóticos: SMR = 3,21
Três ou mais antipsicóticos: SMR = 6,83
Joukamaa escreveu:
“O presente estudo demonstrou uma relação gradual entre o número de medicamentos neurolépticos prescritos e a mortalidade daqueles com esquizofrenia. Essa relação e o excesso de mortalidade entre pessoas com esquizofrenia não puderam ser explicados por doenças somáticas coexistentes ou por outros fatores de risco conhecidos para morte prematura. ”
Um terceiro estudo de coorte fornece uma comparação das taxas de mortalidade para pacientes psicóticos do primeiro episódio tratados com terapia de Diálogo Aberto na Lapônia Ocidental ou com tratamento convencional em outras partes da Finlândia. O Diálogo Aberto limita o uso imediato e a longo prazo de antipsicóticos e, portanto, este estudo fornece uma comparação entre dois paradigmas diferentes de atendimento.
No final de 19 anos, apenas 55% dos 113 do grupo do Open Dialogue já haviam sido expostos a antipsicóticos e apenas 36% usavam antipsicóticos. Por outro lado, 97% dos 1.763 pacientes no grupo de comparação foram expostos a antipsicóticos e 81% usaram os medicamentos no final do período do estudo. Onze da coorte Open Dialogue morreram (10%) durante a extensão do follow-up, enquanto 296 na coorte tratada convencionalmente morreram (17%).
O tamanho da amostra nesta comparação foi muito pequeno para que essas taxas de mortalidade fossem estatisticamente significativas. No entanto, como pode ser visto no gráfico abaixo, as taxas de mortalidade foram menores no grupo com menor exposição a antipsicóticos.

Suicídio na Era Antipsicótica
O suicídio e os acidentes representam até 40% da mortalidade precoce entre os doentes mentais graves (e uma porcentagem maior de todas as mortes no primeiro ano após o diagnóstico inicial). Para os propósitos desta revisão, o primeiro fato a ser observado é o seguinte: as taxas de suicídio entre os doentes mentais graves aumentaram acentuadamente após a chegada de antipsicóticos na medicina de asilo em meados da década de 1950.
Embora seja comum afirmar que a taxa de suicídio ao longo da vida para pacientes com esquizofrenia hoje é de 10%, com algumas fontes afirmando que há muito tempo é assim, o psiquiatra irlandês David Healy, em uma revisão da literatura, chegou a uma conclusão um pouco diferente. A melhor evidência mostra que está perto de 4%, ainda quatro vezes maior do que era antes de 1955. “A melhor estimativa para a taxa de suicídio ao longo da vida de pacientes com esquizofrenia na era pré-comunitária é da ordem de 1 % ou menos”, escreveu ele.
Um relatório australiano de 2002 da SANE concluiu da mesma forma que “a taxa de suicídios aumentou acentuadamente desde o início da desinstitucionalização – hoje é pelo menos quatro vezes maior do que nos estudos do período de 1913 a 1960”.
Um grande estudo de veteranos dos EUA hospitalizados entre 1950 e 1975 descobriu que esse aumento no suicídio aconteceu em conjunto com a introdução dos antipsicóticos. De 1950 a 1955, a taxa de suicídio para aqueles com condições “neuropsiquiátricas” era comparável à taxa para aqueles com condições médicas gerais. No entanto, nas próximas duas décadas, houve “um aumento de 8 vezes no suicídio entre pacientes neuropsiquiátricos em comparação com pacientes clínicos em geral”, escreveu Healy em sua revisão de 2006.
As razões para esse aumento no suicídio são entendidas como multifatoriais (e não apenas devido aos possíveis efeitos diretos dos antipsicóticos). Uma ideia é que o atendimento em asilo era protetor contra o suicídio, e que a maior taxa de suicídio hoje seria uma consequência da desinstitucionalização, com os doentes mentais graves sendo mal atendidos pelos serviços comunitários disponíveis.
No entanto, Healy e outros apontaram os antipsicóticos como um possível fator contribuinte. Seu uso apresenta três tipos de riscos relacionados ao suicídio: efeitos adversos dos medicamentos que podem induzir o comportamento suicida; sintomas de abstinência de medicamentos que surgem quando as pessoas param de tomar um antipsicótico; e, para muitos, o desespero que acompanha esse paradigma de cuidado.
Acatisia induzida por drogas
É sabido que os antipsicóticos podem induzir acatisia, uma intensa agitação interna associada a um risco aumentado de suicídio e violência. A quarta edição do DSM, publicada em 1994, afirmou que a acatisia induzida por drogas era um efeito adverso comum às drogas, que poderia levar ao suicídio:
“O sofrimento subjetivo resultante da acatisia é significativo e pode levar à não adesão ao tratamento neuroléptico. A acatisia pode estar associada à disforia, irritabilidade, agressão ou às tentativas de suicídio. . . A prevalência relatada de acatisia entre indivíduos que recebem medicação neuroléptica tem variado amplamente (20% -75%).”
Mais recentemente, um estudo alemão de 289 pacientes psicóticos do primeiro episódio tratados com haloperidol ou risperidona descobriu que “a ideação suicida estava significativamente associada à acatisia observada na clínica, ao humor deprimido, à idade mais jovem e ao uso de propranolol”, com este último medicamento prescrito para o tratamento da acatisia.
Embora se saiba que os antipsicóticos de primeira geração induzem regulamente a acatisia, a segunda geração, embora considerada menos problemática a esse respeito, ainda induz a acatisia em 15% a 35% dos pacientes.
Riscos de abstinência
Muitos pacientes psicóticos tratados com antipsicóticos no hospital – e isso é particularmente verdade para pacientes em primeiro episódio – param de tomar seus remédios assim que recebem alta. Outros podem permanecer nos remédios por um tempo e parar abruptamente de tomá-los. Após alguns anos após o diagnóstico inicial, a maioria dos pacientes tentou deixar de tomar o antipsicótico prescrito.
Esse padrão de “descontinuação” expõe os pacientes psicóticos aos rigores dos sintomas de abstinência, que é um risco que não é natural à “doença”. A lista de possíveis sintomas de abstinência é longa, incluindo risco de recaída psicótica grave e acatisia recém-emergente e que podem persistir por longos períodos de tempo.

Um ambiente terapêutico deprimente
Os pacientes psicóticos do primeiro episódio entram em um ambiente terapêutico que, para muitos, é profundamente deprimente e isolador. As pessoas são informadas regularmente de que têm doenças crônicas e que talvez precisem tomar um remédio para sempre – um antipsicótico – que acham que as privam de sua capacidade de sentir e interagir emocionalmente com o mundo. No entanto, aqueles que se recusam a tomar um antipsicótico provavelmente se encontrarão em conflito com as demandas da família e da sociedade. Eles são condenados se sentem condenados tanto tomando quando deixando de tomar os antipsicóticos.
Esses são os três riscos relacionados ao suicídio colocados por um paradigma de atendimento baseado em antipsicóticos. E estudos com pacientes do primeiro episódio relatam regularmente que o risco de mortalidade e de morte por suicídio aumenta nos 12 meses após a primeira hospitalização.
Por exemplo, em um estudo dinamarquês de 9.156 pacientes com esquizofrenia hospitalizados para um primeiro episódio de psicose entre 1970 e 1987, a taxa de suicídio entre menores de 30 anos foi 200 vezes maior do que no público em geral.

Da mesma forma, um grande estudo nos EUA com 5.488 pacientes de um plano de saúde, em seu primeiro episódio, descobriu que a mortalidade por todas as causas durante o primeiro ano era 24 vezes a taxa para a população em geral, com quase 2% morrendo durante esse período. Mais de 60% desse grupo do primeiro episódio nunca seguiu a prescrição de uso de um antipsicótico após a alta hospitalar e, portanto, a maioria experimentou os riscos decorrentes da retirada abrupta de um antipsicótico.

É fácil ver que o impacto dos antipsicóticos nas taxas de suicídio em pacientes com psicose no primeiro episódio pode ser interpretado de duas maneiras diferentes.
Um método comum é o seguinte: os pesquisadores podem comparar as taxas de suicídio entre os pacientes do primeiro episódio que mantêm seus antipsicóticos com aqueles que param de tomá-los, e se a taxa de suicídio for maior no último grupo, os pesquisadores poderão concluir que os medicamentos são protetores contra o suicídio.
Um segundo método é analisar a taxa de suicídio para toda a coorte de pacientes do primeiro episódio durante o ano seguinte à alta. Essa abordagem fornece informações sobre o risco de suicídio em um paradigma de atendimento baseado em drogas, e a pesquisa revisada aqui revela dois fatos relevantes:
- As taxas de suicídio para aqueles diagnosticados com esquizofrenia e outros transtornos psicóticos são muito mais altas hoje do que na era pré-antipsicótica.
- As taxas de suicídio atingem alturas extremas em adultos jovens que sofrem de um primeiro episódio de psicose e que entram neste mundo de tratamento centrado em antipsicóticos.
Resumindo as evidências de que os antipsicóticos contribuem para a morte precoce
Como pode ser visto na pesquisa resumida até este ponto, existem razões convincentes para concluir que esses medicamentos contribuem para a morte precoce. A saber:
- Tanto os antipsicóticos de primeira quanto os de segunda geração causam efeitos adversos conhecidos por aumentar o risco de morte por doenças cardíacas, respiratórias e endócrinas.
- Usuários psiquiátricos de antipsicóticos morrem em altas taxas por essas doenças somáticas.
- Pacientes não psiquiátricos que usam esses medicamentos também morrem a taxas elevadas por essas doenças.
- Nos pacientes psiquiátricos e não psiquiátricos, o uso de antipsicóticos duplica o risco de morte em comparação com as coortes correspondentes de pacientes que não tomam os medicamentos.
- Estudos de coortes menores de pacientes com esquizofrenia descobriram que o uso de antipsicóticos está associado a taxas elevadas de morte, com esse risco aumentando com doses mais altas e com a polifarmácia.
- As taxas de suicídio para pacientes diagnosticados com esquizofrenia são dramaticamente mais altas na era antipsicótica do que na era pré-antipsicótica, e esse risco aumenta durante o primeiro ano após o tratamento inicial com um antipsicótico feito no hospital.
Com essa evidência em mente, agora podemos examinar a pesquisa que está sendo citada hoje como evidência de que esses medicamentos reduzem a mortalidade e prolongam a vida.
Parte II: A evidência de que os antipsicóticos reduzem a mortalidade
A pesquisa mais citada como evidência de que os antipsicóticos reduzem a mortalidade veio de um grupo de pesquisadores finlandeses liderados por Jari Tiihonen. Desde 2006, ele e seus colaboradores publicaram pelo menos sete estudos de várias coortes de pacientes com conclusões para aquele efeito.
Embora essa pesquisa tenha sido financiada por fontes não farmacêuticas, Tiihonen tem vínculos com inúmeras empresas farmacêuticas e fabricantes de antipsicóticos. Em um artigo de 2015, ele revelou que “atuou como consultor, assessor ou palestrante da Astra-Zeneca, Bristol-Myers Squibb, Eli Lilly, GlaxoSmithKline, Hoffman-La Roche, Janssen-Cilag, Lundbeck, Novartis, Organon, Otsuka e Pfizer”.
A pesquisa finlandesa baseia-se na extração de informações de três bancos de dados. O primeiro é um registro nacional de pacientes hospitalizados na Finlândia, datado de 1965, que fornece um diagnóstico dado a todos os pacientes. O segundo é um registro nacional de todas as prescrições ambulatoriais de medicamentos desde 1º de janeiro de 1996, com cada prescrição vinculada a um indivíduo específico por um número de identificação. O terceiro é um registro nacional de óbitos.
Esses três bancos de dados permitem que Tiihonen e colegas identifiquem todos os residentes finlandeses diagnosticados com esquizofrenia ou alguma outra condição psicótica desde 1965, que acompanhem as prescrições antipsicóticas que foram compradas desde 1996 enquanto moravam na comunidade e que avaliem se ainda estão vivos ou não, a data e a causa listada da morte.
Em seus estudos, as prescrições ambulatoriais servem como proxy para o uso de medicamentos. Se um paciente que recebe alta preenche a prescrição de um antipsicótico durante um mês (ou período durante o qual um medicamento deve ser reabastecido), essa pessoa é considerada como “medicada” naquele período. Se um paciente que recebeu alta não aderiu a uma receita por um período de 30 dias, a pessoa é considerada sem medicação nesse período.
Com essas informações, o grupo de Tiihonen é capaz de projetar estudos retrospectivos que calculam os riscos de mortalidade em um grupo selecionado de pacientes relacionados ao seu status de medicação. É mais provável que os pacientes morram durante meses sem medicação ou durante os meses em que aderiu a uma receita (e, portanto, são considerados sob medicação)? Como as taxas de mortalidade variam de acordo com o uso cumulativo de antipsicóticos pelos pacientes por períodos mais longos?
Existem várias questões metodológicas nesta pesquisa que precisam ser entendidas para avaliar seus méritos.
Uso de Medicamentos
A pesquisa finlandesa usa “prescrições ambulatoriais” como proxy para o uso de antipsicóticos. No entanto, como esse banco de dados não existia antes de 1996, não há avaliação do uso de antipsicóticos antes dessa data. Por exemplo, uma pessoa diagnosticada em 1965 poderia haver tomado antipsicóticos por até 30 anos e sofrido muitos efeitos adversos à saúde e, no entanto, se essa pessoa parasse de tomar os remédios antes de 1996, ela seria contada como um “não usuário ”de antipsicóticos nesses estudos. O uso de antipsicóticos durante as internações também não é registrado e, como a maioria das mortes ocorre em tais locais, esse é um segundo buraco negro nesta pesquisa.
Viés de sobrevivência
Em um dos estudos examinados abaixo, Tiihonen acompanhou pessoas diagnosticadas com esquizofrenia por até 11 anos, a partir de 1996. No entanto, a idade média dessa coorte na entrada neste estudo foi de 51 anos. Dada essa idade média, este é um estudo de mortalidade em um grupo que “sobreviveu” ao tratamento por vários anos e que, portanto, não é representativo da população maior de pacientes diagnosticados e tratados antes de 1996.
Por exemplo, imagine que houvesse 100 pessoas nascidas na Finlândia em 1945 que posteriormente foram diagnosticadas com esquizofrenia e que 50 desse grupo haviam morrido antes de 1996. Os 50 ainda vivos são um subgrupo que aparentemente tolerou o tratamento razoavelmente bem. Nos estudos finlandeses que incluem indivíduos diagnosticados antes de 1996, nada dessa mortalidade precoce é contabilizada. Em vez disso, os pesquisadores estão estudando as taxas de mortalidade em um subgrupo de “sobreviventes”, o que poderia influenciar os resultados.
Em suas publicações mais recentes, os investigadores finlandeses afirmam que fizeram ajustes para dar conta desse viés de sobrevivência, embora não descrevam quais informações costumavam fazer.
Taxas de Mortalidade Pessoa-Ano
Em seus trabalhos, Tiihonen e colegas frequentemente relatam taxas de mortalidade com base em “anos-pessoa” do tempo coletivo em que os pacientes passaram com ou sem medicação. Em estudos não randomizados, esse método costuma causar resultados distorcidos, principalmente se se espera que um grupo acumule muito mais “pessoas-ano” do que o outro.
Por exemplo, imagine um indivíduo com diagnóstico de esquizofrenia que, nos primeiros cinco anos de um estudo, esteja em uso de medicamentos antipsicóticos e vivo no final desse período. São cinco “anos-pessoa” de sobrevivência no antipsicótico. Agora essa mesma pessoa sai do remédio e morre um ano depois. Essa é uma morte em “uma pessoa-ano” sem medicação. Assim, essa pessoa fornece cinco “anos-pessoa” de sobrevivência com a droga (para a equação total de “anos-pessoa”) e adiciona uma morte por ano ao grupo que não utiliza antipsicóticos. Agora imagine uma segunda pessoa em uso de antipsicóticos por seis anos e morrendo no final desse sexto ano em uso de antipsicóticos. Quando se calcula as taxas de mortalidade por pessoa / ano dessas duas pessoas, se acaba da seguinte forma:
1 morte por 11 “pessoas-ano” em uso de drogas
1 morte por 1 “pessoa-ano” sem uso de drogas
Assim, nesse cálculo de pessoas-ano, a taxa de mortalidade é 11 vezes maior para o grupo sem uso de drogas, embora, durante o estudo, uma pessoa tenha morrido sem medicação e outra tenha morrido enquanto tomava um antipsicótico.
O uso de pessoas-ano é particularmente inadequado para avaliar as taxas de mortalidade em pacientes com psicose de primeiro episódio. Quase todos os pacientes psicóticos são tratados com antipsicóticos no hospital e, portanto, o medidor de pessoas / ano para o grupo que usa drogas começa a funcionar no instante em que os pacientes recebem alta do hospital. Por outro lado, o medidor de pessoas / ano para o grupo sem drogas começa a correr em um ritmo muito mais lento, pois só começa quando as pessoas param de tomar as drogas. O fato de o paradigma predominante de atendimento enfatizar o uso contínuo dos medicamentos também ajudará o medidor de drogas a continuar funcionando a uma taxa muito mais rápida do que o medidor de drogas não medicamentosas.
Uma taxa de mortalidade é calculada dividindo-se o número de mortes pelo número de pessoas-ano e, portanto, quanto maior o número de pessoas-ano, menor a taxa de mortalidade.
Além disso, os pacientes do primeiro episódio que recebem alta do hospital e param de tomar seus medicamentos são então empurrados para um estado de abstinência, que é conhecido por colocá-los em alto risco de suicídio e acidentes. Provavelmente, isso aumentará o número de mortes no grupo sem medicação e, portanto, produzirá um cálculo da taxa de mortalidade para o grupo sem medicação, que consiste em um número elevado de mortes devido a riscos de abstinência de drogas e um baixo número de pessoas-ano devido a práticas de prescrição. É um método destinado a produzir uma taxa de mortalidade desfavorável para pacientes do primeiro episódio que param de tomar seus medicamentos antipsicóticos durante o primeiro ano.
Relatos dos resultados enquanto “riscos relativos”
Os investigadores finlandeses relatam regularmente “risco relativo” de morte como resultado primário (em vez de número absoluto de mortes). Por exemplo, eles podem relatar que pacientes sem uso de antipsicóticos por um período de tempo morreram 1,5 vezes a taxa daqueles que tomavam continuamente esses medicamentos. No entanto, para que “riscos relativos” sejam significativos, é necessário comparar os resultados em populações semelhantes (idade, gravidade da doença etc.), e, como esses estudos não são randomizados, pode haver diferenças notáveis entre os grupos fora e com medicação.
Em seus artigos publicados, Tiihonen e seus colegas afirmam que fizeram vários ajustes estatísticos para explicar as desigualdades nos grupos que estão sendo comparados, mas que não fornecem informações sobre quais são as desigualdades da linha de base. Assim, os leitores ficam com um resultado “confie em nós”. Não há como saber se os resultados de “risco relativo” estão comparando a mortalidade em “grupos semelhantes”, e muitas vezes Tiihonen e colegas nem sequer fornecem o número real de mortes em cada grupo. Os leitores são simplesmente informados de que um grupo tem maior probabilidade de morrer do que o outro.
Mortalidade dentro de um paradigma de atenção centrado nas drogas
O maior problema com os estudos de banco de dados – uma falha fatal, alguém poderia argumentar – é que todos esses dados são de pacientes tratados dentro de um paradigma de atendimento centrado em drogas.
Para acessar verdadeiramente o impacto dos antipsicóticos nas taxas de mortalidade, seria necessário comparar as taxas de mortalidade dos pacientes psicóticos em primeiro episódio tratados sob diferentes paradigmas de atendimento: um que enfatizasse o uso de antipsicóticos desde o início e outro que evitasse o uso inicial do medicamento e que minimizasse seu uso a longo prazo. O estudo do Diálogo Aberto acima fornece a primeira dica dessa comparação.
No entanto, exceto na região da Lapônia, os psiquiatras finlandeses prescrevem regularmente antipsicóticos a seus pacientes psicóticos. Noventa e sete por cento de todos os pacientes finlandeses com diagnóstico de esquizofrenia são expostos a antipsicóticos, e a prática usual é manter os pacientes diagnosticados com esses medicamentos. Esse paradigma de atendimento apresenta riscos relacionados a antipsicóticos, tanto para quem permanece no medicamento a longo prazo quanto para os que deixam de tomar.
Aqueles que permanecem podem sofrer os muitos efeitos adversos dos antipsicóticos, conforme detalhado na primeira metade deste relatório. Mas aqueles que param de tomar antipsicóticos continuam a sofrer uma infinidade de riscos relacionados a drogas:
- Eles podem continuar sofrendo de problemas cardiovasculares e de outros problemas de saúde decorrentes da exposição aos medicamentos. Obesidade, diabetes e outras anormalidades metabólicas não desaparecem após a interrupção do medicamento.
- Eles provavelmente sofrerão sintomas de abstinência – físicos, emocionais e psiquiátricos – que aumentam o risco de suicídio. A acatisia emergente pode persistir por meses e até indefinidamente.
- Eles podem experimentar a reprovação social – e a falta de apoio social – que costuma ocorrer aos que interrompem os antipsicóticos e tendo sido diagnosticados com esquizofrenia.
No entanto, com a metodologia empregada na pesquisa finlandesa (e em pesquisas similares), todos esses riscos de mortalidade, que surgem dentro de um paradigma de atendimento centrado em drogas, são considerados riscos por estarem “sem medicação”. Todo o exercício repousa sobre uma base do faz de conta, que é o momento em que uma pessoa deixa de seguir o prescrito, quando os riscos devidos à exposição prévia aos medicamentos desaparecem magicamente.
Com essas ressalvas, aqui estão os resumos de seus relatórios mais influentes.
Estudos com a população em geral
Este estudo, mais do que qualquer outro, levou à alegação agora comum de que os antipsicóticos reduzem a mortalidade. Os pesquisadores identificaram 66.881 pessoas que foram internadas em um hospital com diagnóstico de esquizofrenia de 1973 a 2004 e avaliaram o uso de medicamentos – a partir de 1996, com base no registro de prescrição ambulatorial – por até 11 anos. Eles concluíram que “a exposição a longo prazo a qualquer tratamento antipsicótico foi associada a menor mortalidade do que o uso de drogas”.
Suas descobertas foram resumidas neste gráfico, que mostra que aqueles que tomaram antipsicóticos por dois anos ou mais eram menos propensos a morrer do que aqueles que tiveram algum antipsicótico prescrito durante o estudo.

As questões metodológicas discutidas anteriormente estão em exibição aqui. Não há informações sobre o uso de medicamentos antes de 1996 ou no hospital, mesmo com a idade média dos pacientes de 51 anos. Não há informações sobre o uso de medicamentos no hospital, mesmo que 64% de todas as mortes tenham ocorrido no hospital. Com uma população tão velha (em média), há um óbvio viés de sobrevivência.
Os anos-pessoa são usados para calcular as taxas de mortalidade. Os resultados são apresentados como riscos relativos. Há muito poucos dados sobre o número de pacientes em cada um dos grupos de uso e nada sobre como os grupos podem ter diferido. E assim por diante.
Tudo o que os leitores podem realmente saber é que os pesquisadores classificaram as informações em seus três bancos de dados, realizaram vários ajustes estatísticos e, voilà, produziram resultados que informavam como os pacientes que usavam drogas pela maior parte dos 11 anos tinham menos probabilidade de morrem do que aqueles que não usaram as drogas.
Agora, dado que antipsicóticos são prescritos regularmente para pacientes com esquizofrenia, a primeira pergunta que se coloca é a seguinte: Qual é a composição desse grande grupo de pacientes que não usaram antipsicóticos durante os 11 anos de acompanhamento e ainda morreram em altas taxas? Se você ler atentamente o estudo, descobrirá que havia 18.914 indivíduos naquele grupo “sem uso”, dos quais 8.277 morreram nos 11 anos.
Tiihonen e colegas especulam que a coorte de não usuários era composta de dois tipos: os 20% dos pacientes com esquizofrenia se saíram bem sem antipsicóticos, e os pacientes crônicos que recaem com frequência e têm repetidas admissões hospitalares, mas que não tomam medicamentos após a alta.
No entanto, essa especulação não corresponde a uma grande população de “não usuários” que poderiam morrer a taxas elevadas. Os “20%” que se saem bem com antipsicóticos são um grupo com taxas de incapacidade mais baixas do que a norma para pacientes com esquizofrenia, e os estudos encontram regularmente taxas de menor mortalidade entre aqueles que não têm deficiência. Quanto aos pacientes crônicos com hospitalizações frequentes, eles seriam expostos a antipsicóticos no hospital e, portanto, não deveriam ser classificados como “não usuários”.
Há uma pista nos “ajustes” da “taxa de taxa bruta” que produzem os “índices de risco ajustados”. Os ajustes revelam que os não usuários, no início do estudo, estavam em maior risco de morrer do que os outros grupos, o que é quase certamente devido ao fato de essa coorte ser uma população muito mais velha que os outros.
Os autores deste estudo, no interesse da transparência, deveriam ter fornecido aos leitores essas informações sobre diferenças de idade. Mas é o que está faltando.
Há outro aspecto, mais notório, neste estudo. Em sua discussão, Tiihonen escreveu que nossas descobertas “indicam que o uso a longo prazo está associado a menor mortalidade do que o não uso ou o uso a curto prazo”.
Seus próprios dados mostram que isso não é verdade. A menor taxa de mortalidade neste estudo foi, na verdade, entre aqueles que tiveram de zero a seis meses de exposição a antipsicóticos durante um período de 11 anos, ou seja, um grupo que quase não usava os medicamentos. Isso é evidente em seu próprio gráfico de resultados (acima).
De fato, se eles tivessem decidido usar esse grupo de baixa exposição – 0 a 6 meses de uso – como o grupo de referência, em vez da coorte “sem uso”, eles teriam relatado que aqueles com 7 a 11 anos de exposição cumulativa aos antipsicóticos apresentaram uma taxa de mortalidade 65% maior.
A tabela abaixo detalha o risco relativo de morte para todos os grupos com seis meses ou mais de exposição a antipsicóticos, em comparação com o grupo que usou os medicamentos por menos de seis meses.

Com os dados apresentados dessa maneira, não há uma conclusão clara a ser tirada sobre o impacto dos antipsicóticos na mortalidade. As taxas de mortalidade são realmente altas para aqueles com apenas seis meses a dois anos de exposição. Por que? Ao mesmo tempo, por que a exposição de 0 a seis meses – quase nenhuma exposição ao longo de um período de 11 anos – produziria a menor taxa de mortalidade?
Esse é o tipo de perguntas levantadas por este estudo. E dado que o padrão de atendimento é manter os pacientes com esquizofrenia em uso de antipsicóticos, eis a conclusão desafiadora de paradigma que Tiihonen e seus colegas poderiam ter escrito: “Descobrimos que a menor mortalidade ocorreu em pacientes com esquizofrenia que, durante um período de 11 anos, usaram antipsicóticos por um período muito curto – seis meses ou menos “.
Este estudo, de várias maneiras, é uma atualização para o estudo de 2009. Porém, em vez de relatar taxas de mortalidade com base no uso cumulativo de antipsicóticos por um período mais longo, ele se concentra na mortalidade relacionada ao uso/não-uso de antipsicóticos.
Tiihonen e colegas analisaram o uso de antipsicóticos de 1996 a 2015 para todos os adultos finlandeses diagnosticados com esquizofrenia e tratados em um hospital entre 1972 e 2014 (N = 62.250). Eles relataram que o risco de morte por “todas as causas” mais do que duplicou durante os períodos sem antipsicóticos e que a mortalidade cardiovascular também aumentou quando eles não estavam cumprindo com as suas prescrições antipsicóticas.
Os mesmos problemas metodológicos estão presentes neste estudo e no de 2009. Existe um desconhecimento sobre o uso de antipsicóticos antes de 1996 e no hospital, anos-pessoa são utilizados para calcular as taxas de mortalidade e relatos de riscos relativos. Os pesquisadores afirmam que fizeram ajustes para levar em conta o viés de “sobrevivência”, mas não explicam como o fizeram.
No entanto, se você ler atentamente o relatório, poderá encontrar os números que os pesquisadores usaram para apresentar suas descobertas de “risco relativo”. E então você pode fazer uma segunda rodada de cálculos que revele totalmente o truque estatístico presente neste estudo.
No início do estudo, a idade média dos pacientes era de 46 anos. Durante um acompanhamento médio de 14,1 anos, 13.899 dos 62.250 pacientes morreram (22%). 8.264 morreram com antipsicóticos em uso e 5.635 sem uso de antipsicóticos.
Assim, 59% das mortes ocorreram em pessoas que estavam respeitando suas prescrições. No entanto, os pesquisadores concluíram que o risco de morrer “de todas as causas” para os pacientes enquanto tomavam medicação era 0,48 – menos da metade – do risco quando os pacientes estavam sem medicação.
Então, de onde veio esse número de 0,48?
Se você faz as contas, descobre que isso foi possível pelo uso de “pessoa / ano” para calcular as taxas de mortalidade para cada grupo.
Em medicação: 577.417 pessoas-ano divididas por 8.264 mortes = 1 morte para cada 70 pessoas-ano.
Sem medicação: 187.773 pessoas-ano divididas por 5.635 mortes = 1 morte para cada 33 pessoas-ano.
O leitor precisa fazer sua própria divisão rápida dos dados brutos de mortalidade para ver essa proporção. Que mostra como, com os cálculos de “pessoa / ano”, os pesquisadores transformaram dados que mostravam mais mortes enquanto as pessoas usavam um antipsicótico em uma descoberta de “risco relativo” do que indicava a proteção dos antipsicóticos contra a morte precoce.
Em seguida, vem o gráfico “bottom line”, que transforma os cálculos de pessoa-ano em um visual que conta poderosamente como os antipsicóticos ajudam os pacientes com esquizofrenia a viver vidas mais longas. O gráfico mostra que os antipsicóticos melhoram as taxas de sobrevivência em um ritmo constante, ano após ano.

O gráfico afirma que descreve a taxa de sobrevivência daqueles que usaram antipsicóticos neste estudo versus aqueles que “não usaram nenhum”. Como tal, era de esperar que os leitores assumissem que havia um grupo neste estudo que nunca usava antipsicóticos nos últimos 20 anos e que 46% desses “não usuários” morreram.
Nada disso aconteceu no estudo.
Aqui está como o grupo de Tiihonen criou este gráfico. Se a taxa de mortalidade durante períodos antipsicóticos fosse de 1 em cada 33 pessoas-ano, teoricamente, se houvesse 100 pacientes na linha de base que não usavam antipsicóticos, haveria 97 desse grupo vivo no final de um ano . Se você continuar aplicando essa taxa de mortalidade anual de 1 em 33 pelos próximos 19 anos, apenas 54 dos 100 estariam vivos no final de 20 anos (e 46 estariam mortos).
Ao mesmo tempo, se a taxa de mortalidade durante os períodos antipsicóticos fosse de uma em cada 70 pessoas-ano, se houvesse 100 pacientes na linha de base que usavam antipsicóticos, haveria 98,5 vivos no final de um ano e com essa taxa de mortalidade anual, 74 dos 100 estariam vivos ao final de 20 anos (e 26 estariam mortos).
Os pesquisadores não descrevem nenhum desses cálculos. E, é claro, não há nenhum grupo no estudo identificado como tendo tomado antipsicóticos continuamente por 20 anos. Também não há nenhum grupo identificado como nunca tendo tomado antipsicóticos durante esse período.
O gráfico é melhor descrito como uma miragem estatística. Mas é poderoso. Você vê o gráfico e vê que os antipsicóticos melhoraram constantemente as taxas de sobrevivência de pacientes com esquizofrenia ao longo de duas décadas de uso. É um gráfico que, aos olhos e à mente, informa imediatamente sobre o tratamento medicamentoso que “funciona” a longo prazo.
Os pesquisadores também relataram que os antipsicóticos reduziram a mortalidade “cardiovascular”, com um risco relativo de 0,62 em comparação aos períodos de “não uso”. Se se acredita neste estudo, os próprios medicamentos que na população em geral dobram o risco de mortalidade cardiovascular são protetores contra esse risco em pessoas diagnosticadas com esquizofrenia.
Estudo do primeiro episódio
Este foi um estudo de 2.230 adultos hospitalizados para um primeiro episódio de esquizofrenia de 1995 a 2001, com o uso de prescrição – de acordo com os investigadores – mapeados desde o momento da alta inicial.
O primeiro problema com este estudo é sutil. Embora o grupo de Tiihonen afirme que traçou o cumprimento das prescrições para todos os pacientes desde o momento da alta, isso não pode ser verdade para os diagnosticados em 1995. Como afirmam em outros estudos, esse banco de dados de prescrição de pacientes ambulatoriais remonta a até 1996 e, portanto, o uso de medicamentos em 1995 – o primeiro ano para aqueles diagnosticados em 1995 – seria desconhecido. Mas esse detalhe, que o banco de dados de prescrição só voltou a 1996, não é revelado nesta publicação.
Neste artigo, Tiihonen e colegas, em vez de se concentrarem nos riscos relativos da morte, relataram o número real de mortes durante os períodos em que as pessoas estavam em “estado sem medicação” e durante os períodos em que estavam preenchendo suas prescrições.
A idade média dos pacientes do primeiro episódio foi de 30,7 anos e foram acompanhados por uma média de 3,6 anos. Como coorte, esses pacientes estavam “sem medicação” 42% do tempo. Setenta e cinco pacientes morreram enquanto no status “sem medicação”, contra nove no status “em medicação”.
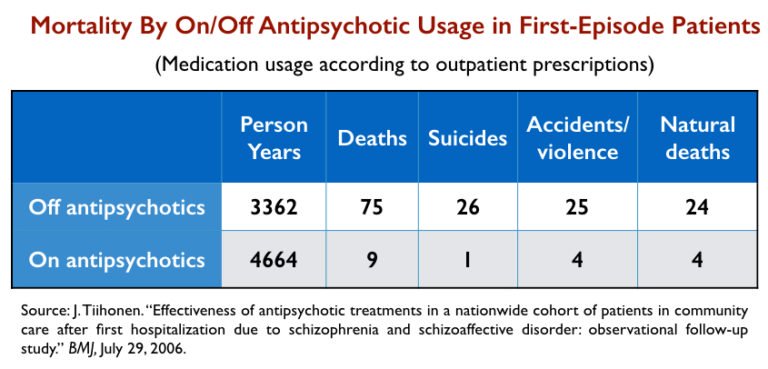
Como observado anteriormente, as taxas de suicídio de pessoas diagnosticadas com esquizofrenia aumentaram com a introdução de antipsicóticos. Uma causa possível para isso é que o uso inicial de antipsicóticos no hospital configura um período de alto risco para quem não gosta dos medicamentos e para de tomá-los após a alta. Neste estudo, 36% dos pacientes que receberam alta não fizeram uso da prescrição nos primeiros 30 dias e, como pode ser visto, a morte por suicídio e acidente foi muito alta para aqueles que entraram nesse grupo de risco de abstinência.
Os dados misteriosos deste estudo, é claro, são aqueles que mostram que houve seis vezes mais mortes devido a causas naturais – mortalidade cardiovascular e outras – durante períodos “antipsicóticos” do que em períodos “antipsicóticos”. Por que isso seria? Esta é uma coorte bastante jovem, e por que os pacientes que pararam de tomar antipsicóticos morrem com tanta frequência de doenças que se sabe serem elevadas pelo uso dos medicamentos?
É um mistério que vale a pena investigar, mas parece ser uma descoberta que mostra como os riscos do uso de antipsicóticos, neste design binário de em remédios / sem remédios, são transferidos para a coluna “sem remédios” de uma maneira ou outro.
Embora Tiihonen não tenha calculado a taxa de mortalidade padronizada neste primeiro episódio de estudo, um relatório finlandês subsequente sobre os resultados de cinco anos de pacientes do primeiro episódio, que incluíram essa coorte, calculou uma RMS de 4,5. Assim, a taxa de mortalidade para pacientes do primeiro episódio tratados dentro desse paradigma de atendimento centrado em antipsicóticos foi bastante alta, embora o estudo a atribuísse a pacientes que estavam sem uso de drogas.
Um paradigma de assistência fracassado
Houve um pequeno número de outros estudos que utilizaram bancos de dados constituído por prescrição para relatar riscos de mortalidade relacionados ao uso de antipsicóticos, e seus resultados ecoam principalmente os citados acima. Eles relatam uma menor mortalidade por todas as causas associada ao uso regular de antipsicóticos e, no entanto, ao mesmo tempo, se reportam taxas de SMR para toda a coorte, o que informam é sobre alta mortalidade para toda a coorte.
Em outras palavras, os antipsicóticos são aclamados como salva-vidas, mesmo quando o paradigma da assistência está falhando.
Um desses estudos avaliou prescrições ambulatoriais de 2006 a 2010 em uma população de 21.492 pacientes suecos com diagnóstico de esquizofrenia. Os pesquisadores relataram as seguintes taxas de SMR:
Sem exposição em cinco anos: SMR = 6,3
Baixa exposição: SMR = 4
Exposição moderada: 4,0
Alta exposição: 5,7
Coorte total: 4,8
Total cohort: 4.8
Essa SMR de 4,8, como a 4,5 SMR nos pacientes finlandeses do primeiro episódio, é notavelmente mais alta que as taxas de mortalidade relatadas por Saha e colegas em seu relatório de 2007. Eles haviam alertado nessa publicação que as taxas de mortalidade provavelmente continuariam a aumentar na era dos antipsicóticos de segunda geração por causa de seus efeitos metabólicos adversos e, pelo menos no caso desses dois estudos, esse é o caso.
Os dois estudos nos EUA que avaliaram o impacto dos antipsicóticos nas taxas de mortalidade não acrescentam muita novidade aos estudos realizados na Finlândia e na Suécia.
Em um estudo com 2.132 beneficiários do Medicaid com diagnóstico de esquizofrenia, aqueles que usaram antipsicóticos mais de 90% das vezes apresentaram uma menor taxa de mortalidade do que aqueles que usaram os medicamentos em menos de 10% das vezes. A principal razão para essa diferença foi que o suicídio no grupo de baixo uso foi seis vezes mais comum do que no grupo de alto uso. Não há informações sobre quantos suicídios podem ter ocorrido durante um período de abstinência dos medicamentos.
O segundo estudo dos EUA, de Arif Khan, levou às manchetes anunciando que “os psicotrópicos diminuem, não aumentam a mortalidade em pacientes psiquiátricos“. Ele ilustra como os dados por pessoa / ano podem ser usados para contar uma história falsa.
Khan analisou os dados de todos os antipsicóticos aprovados pela FDA entre 1990 e 2011 e relatou que 9 dos 3.419 voluntários randomizados para placebo mortos (1 em 379), em comparação com 115 dos 26.648 randomizados para um antipsicótico (1 em 231).
Embora uma porcentagem mais alta daqueles que tomam antipsicóticos tenham morrido, os pacientes randomizados para receber placebo foram um grupo abruptamente retirado dos antipsicóticos, e nesses ensaios de seis semanas eles desistiram regularmente antes de completarem as seis semanas, o que significa que contribuíram com muito pouco tempo para o total de “pessoas-ano” para o grupo placebo. Além disso, mesmo que um paciente placebo permanecesse até o final de um teste de seis semanas, o máximo de “anos-pessoa” que um único paciente poderia responder era de 6/52 de um ano. No total, os 3.419 pacientes com placebo atingiram apenas 313 pessoas / ano, ou pouco mais de um mês por paciente.
Por outro lado, aqueles randomizados para um antipsicótico que permaneceram no estudo até o final de seis semanas foram então submetidos a testes de extensão, e, portanto, o grupo “antipsicótico” agora conta com muito mais pessoas / ano. No total, os 26.648 pacientes na categoria antipsicótica acumularam 9.618 pessoas-ano, ou aproximadamente quatro meses por indivíduo.
Graças a esse diferencial pessoa-ano, a taxa de mortalidade para placebo tornou-se uma por 34 pessoas-ano, em comparação com 1 por 83 pessoas-ano no grupo de medicamentos e, voilà, se tem um cálculo que produz manchetes que, em ensaios clínicos, os antipsicóticos eram comprovadamente eficazes na redução da mortalidade.
Essa é a pesquisa de banco de dados que mostra como os antipsicóticos reduzem a mortalidade. A pesquisa é afetada por falhas metodológicas, ajustes “estatísticos” invisíveis dos dados brutos, relatórios opacos de descobertas, conclusões que não são consistentes com os dados, uso de dados “por pessoa / ano” para produzir descobertas enganosas e, no caso de o estudo finlandês de 20 anos, a publicação de um gráfico que, sinceramente, certamente causaria uma falsa impressão.
E, no entanto, mesmo nesses relatórios, quando os investigadores calcularam SMRs para toda a coorte, eles relatam taxas de mortalidade que permaneceram altas ou até aumentaram desde a década de 1990.

A mais recente ilusão da psiquiatria
A história da psiquiatria está repleta de afirmações sobre a eficácia de tratamentos que não resistiram ao teste do tempo. Hoje, existem mais perguntas do que nunca sobre os méritos dos antipsicóticos.
Vários estudos de longo prazo descobriram taxas de recuperação mais altas para aqueles que não tomam medicamentos. Acrescente nas descobertas da pesquisa que os antipsicóticos encolhem volumes cerebrais, com esse encolhimento associado ao declínio cognitivo e à piora dos sintomas negativos, e a psiquiatria é confrontada com uma crise “baseada em evidências”.
A pesquisa de “antipsicóticos prolongam vidas” deu ao campo uma nova reivindicação para se apegar e promover. Um tratamento para uma doença que aumenta a sobrevida, e o faz na extensão mostrada no gráfico de 20 anos, pode reivindicar sua eficácia. Durante um período de dúvida, essa é uma conclusão que fornece um suspiro de alívio – e conforto – para o campo.
Mas, como pode ser visto nesta revisão, essa crença surge de pesquisas que são falhas de muitas maneiras. Há evidências, repetidas várias vezes, de um processo que foi projetado para justificar o uso a longo prazo de antipsicóticos, em vez de avaliar honestamente seu impacto na mortalidade. Pense no gráfico que mostra melhores taxas de sobrevivência para aqueles que usaram antipsicóticos durante um período de 20 anos em comparação com aqueles que não usaram nenhum, e agora você pode ver claramente a “ciência” que está ajudando a criar essa nova crença.
****
Os Relatórios MIA têm , em parte, por uma doação das Open Society Foundations
—–
Trad. Fernando Freitas