 Três artigos publicados há poucos anos, juntamente com um relatório de um grupo de Minnesota sobre resultados de saúde nesse Estado, fornecem novas razões para se refletir sobre esta questão: os antidepressivos pioram o curso de depressão a longo prazo? Como escrevi em Anatomia de uma Epidemia, acredito que existem provas convincentes de que as drogas fazem exatamente isso. Estes últimos artigos se somam a essa base de evidências.
Três artigos publicados há poucos anos, juntamente com um relatório de um grupo de Minnesota sobre resultados de saúde nesse Estado, fornecem novas razões para se refletir sobre esta questão: os antidepressivos pioram o curso de depressão a longo prazo? Como escrevi em Anatomia de uma Epidemia, acredito que existem provas convincentes de que as drogas fazem exatamente isso. Estes últimos artigos se somam a essa base de evidências.
Embora essa preocupação tenha surgido no final dos anos 1960 e início da década de 1970, quando um punhado de psiquiatras expressou preocupação de que os antidepressivos estavam causando uma “cronificação” do transtorno, foi em 1994 que o psiquiatra italiano Giovanni Fava, editor de Psicoterapia e Psicossomática, exortou a campo para enfrentar diretamente essa possibilidade. Ele escreveu: “No campo da psicofarmacologia, os praticantes têm sido cautelosos, se não temerosos, de abrir um debate sobre se o tratamento é mais prejudicial [do que útil]. . . Pergunto-me se chegou a hora de debater e iniciar pesquisas sobre a probabilidade de as drogas psicotrópicas realmente piorarem, pelo menos em alguns casos, a progressão da doença que deveriam tratar “.
Em trabalhos subsequentes, Fava apresentou uma explicação biológica para o motivo disso. As drogas psiquiátricas perturbam as vias do neurotransmissor no cérebro e, em resposta a essa perturbação, o cérebro sofre uma série de adaptações compensatórias em um esforço para manter o funcionamento normal desses sistemas. Em termos científicos, o cérebro está tentando restaurar seu “equilíbrio homeostático”. Fava apelidou essa resposta compensatória como uma “tolerância de oposição” à uma droga psiquiátrica.
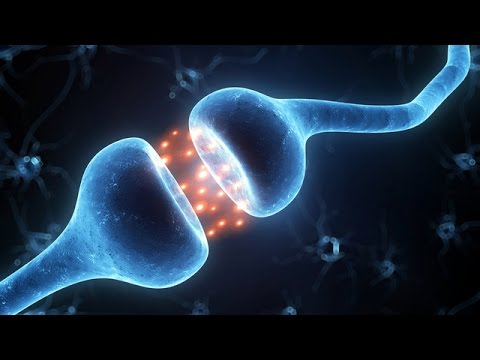
Por exemplo, um inibidor seletivo da recaptação da serotonina (ISRS) bloqueia a recaptação normal da serotonina da fenda sináptica, que é a pequena lacuna entre os neurônios. A serotonina agora permanece na fenda mais do que o normal, e os mecanismos de feedback imediatamente põem-se em marcha. Os neurônios pré-sinápticos começam a diminuir a serotonina do que o habitual, enquanto os neurônios pós-sinápticos – os neurônios que recebem a mensagem – diminuem a densidade de seus receptores para a serotonina. A droga atua como um acelerador da atividade serotoninérgica; O cérebro responde derrubando o freio.
Quando Fava levantou essa questão na década de 1990, vários pesquisadores norte-americanos escreveram que esta era uma preocupação válida, que precisava ser investigada. Aquele que fez isso foi Rif El-Mallakh na Faculdade de Medicina da Universidade de Louisville. Ele revisou periodicamente esta questão e, em um artigo publicado na edição de junho de Hipóteses Médicas, ele forneceu uma visão geral de “evidências emergentes de que, em alguns indivíduos, o uso persistente de antidepressivos pode ser pró-depressivo”.
Visão geral de El-Mallakh
No início da década de 1990, El-Mallakh observou que apenas cerca de 10% a 15% dos pacientes com doença depressiva maior apresentaram depressão resistente ao tratamento (e, portanto, estavam cronicamente doentes). Em 2006, os pesquisadores relataram que quase 40% dos pacientes estariam no momento em tratamento -resistente. Em um período em que o uso de antidepressivos ISRSs explodiu, a depressão refratária entrou em marcha.
Esta condição, escreve El-Mallakh, muitas vezes se desenvolve em pessoas que tiveram uma boa resposta inicial a um antidepressivo e que depois continuaram a tomar a droga. No entanto, até 80% dos pacientes mantidos em um antidepressivo sofrem uma recorrência dos sintomas, e uma vez que a “resposta inicial do tratamento é perdida”, os esforços contínuos para tratar o paciente recaído com antidepressivos frequentemente resultam em “resposta fraca e aumento do tratamento – depressão resistente”. Em última análise, esse processo – a prescrição contínua de antidepressivos a alguém que se tornou resistente ao tratamento – pode “tornar a depressão crônica permanente”, ele escreve.
Em sua discussão, El-Mallakh observa que pessoas sem história de depressão que são prescritas para antidepressivos por outras razões – ansiedade, transtorno de pânico ou porque estão servindo como “controles normais” em um estudo – podem ficar deprimidas, com essa depressão às vezes persistindo por um longo período de tempo depois que o antidepressivo é retirado. A razão pela qual os antidepressivos podem ter um “efeito pró-depressivo”, escreve El-Mallakh, é que “o tratamento contínuo da droga pode induzir processos que são o oposto do que a medicação produziu originalmente”. Esta é a “tolerância de oposição” que sobre a qual Fava escreveu, e este processo pode “causar um agravamento da doença, continuar por um período de tempo após a interrupção da medicação e pode não ser reversível”.
Este mesmo mecanismo básico – a tolerância de oposição a uma droga psiquiátrica – foi proposto como sendo uma causa da discinesia tardia (DT), que se desenvolve com alguma frequência em usuários de medicamentos antipsicóticos de longo prazo. A DT é caracterizada por movimentos repetitivos e sem propósito, como a lambida constante dos lábios, evidência de que os gânglios basais foram danificados pelas drogas. Apesar de várias explicações para a DT terem sido apresentadas, um pensamento é que é causado pela super-sensibilidade à dopamina induzida por drogas. Os antipsicóticos bloqueiam os receptores dopaminérgicos (e, em particular, um subtipo conhecido como o receptor D2), e na resposta compensatória, os neurônios do cérebro aumentam a densidade de seus receptores D2 e tornam-se “supersensíveis” para este neurotransmissor. Isso pode levar ao disparo constante de neurônios que controlam o movimento motor (como o movimento da língua), e mesmo quando o antipsicótico ofensivo é retirado, os sintomas TDT geralmente permanecem, o que sugere que o cérebro é incapaz de renormalizar suas vias dopaminérgicas.
Com os antidepressivos, o problema pode ser que os pacientes, por causa do processo de “tolerância oposicionista”, acabem com um sistema serotonérgico empobrecido. Os neurônios pós-sinápticos passam a ter uma densidade reduzida de receptores para serotonina; em estudos de ratos, o tratamento prolongado com um ISRS levou a níveis marcadamente reduzidos de serotonina em “nove áreas do cérebro”. El-Mallakh, em seu artigo, detalha várias outras maneiras pelas quais a exposição a um ISRS pode esgotar a função serotonérgica e observa que, em experimentos com animais jovens, essas deficiências estão “associadas a comportamentos depressivos e ansiosos maiores”.
Em conclusão, El-Mallakh escreve que “um estado depressivo crônico e resistente ao tratamento é proposto como ocorrendo em indivíduos que estão expostos a potentes antagonistas de bombas de recaptação de serotonina (isto é, ISRSs) por períodos de tempo prolongados. Devido ao atraso no início deste estado depressivo crônico, ele é rotulado de disforia tardia. A disforia tardia manifesta-se como um estado disfórico crônico que inicialmente é aliviado de forma transitória pela medicação antidepressiva – mas que, com o tempo, torna-se insensível. Os antidepressivos serotonérgicos podem ser de particular importância no desenvolvimento da disforia tardia”.
Outro lado da tolerância de oposição
El-Mallakh detalhou como a disforia tardia pode se desenvolver em pacientes que inicialmente respondem a um antidepressivo e depois permanecem em antidepressivos a longo prazo. Mas e se os pacientes responderem bem a um antidepressivo e então parar de tomar o medicamento? Os seus cérebros foram modificados pela exposição ao antidepressivo (ou seja, a tolerância de oposição se desenvolveu) e, assim, após a retirada da droga, eles são mais propensos a recaída do que se não estivessem expostos a um antidepressivo em primeiro lugar?
Esta é a questão investigada por Paul Andrews e seus colaboradores na Virginia Commonwealth University em um relatório que foi publicado on-line em Frontiers in Evolutionary Psychiatry. No estudo, Andrews comparou a taxa de recaída para os pacientes que tiveram a medicação trocada por placebo durante a fase inicial de um estudo e que, em seguida, permaneceram fora de fármaco durante um período de seguimento (grupo placebo-placebo), com as taxas de recaída para os pacientes que tiveram a medicação suspendida durante o estudo com um antidepressivo durante a fase e que permaneceram sem a droga durante o período de seguimento (grupo droga-placebo). Ele colocou a hipótese de que os pacientes expostos a drogas, devido à tolerância de oposição, teriam uma taxa maior de recaída, e ele descobriu que isso era verdade. Em uma meta-análise de 46 estudos, ele determinou que a taxa de recaída para o grupo placebo-placebo foi de 24,7%, em comparação com 44,6% para os pacientes com droga-placebo.
Em seguida, Andrews separou as taxas de recaída pelo tipo de antidepressivo. Sua hipótese era que a taxa de recaída após a retirada de drogas aumentaria de acordo com a potência da droga. Por exemplo, os ISRSs aumentam os níveis de serotonina muito mais do que os tricíclicos (e, portanto, são mais potentes nesse sentido), e Andrews argumentou que a força da resposta “tolerância de oposição” do cérebro a um ISRS seria maior do que era a tricíclica. Então, quando o antidepressivo é retirado, as “forças de oposição” que surgiram em resposta à droga funcionariam sem oposição e, portanto, quanto maiores as forças de oposição, maior o risco de recaída.
Andrews usa essa metáfora para explicar este processo: “À medida que se puxa uma mola da sua posição de equilíbrio, a mola exerce uma força de oposição que tenta levá-la de volta ao equilíbrio; quanto mais se desloca a mola da sua posição de equilíbrio, maior a força de oposição que a mola produz. Da mesma forma, os antidepressivos com maiores efeitos perturbatórios devem desencadear forças de oposição mais fortes que tentam trazer os níveis de [neurotransmissor] de volta ao equilíbrio. O acúmulo de tolerância de oposição sob tratamento antidepressivo poderia então fazer com que o sistema ultrapasse seu equilíbrio após a descontinuação e o grau de superação deverá ser proporcional ao efeito perturbatório do antidepressivo “.
Em sua meta-análise, Andrews descobriu que o risco de recaída varia de fato de acordo com a potência do antidepressivo. Quanto maior a potência, maior o risco de recaída. Esta conclusão, conclui, é consistente com a ideia de que as drogas induzem uma “tolerância de oposição” e que essa mudança coloca os pacientes em risco aumentado de recaída após a interrupção do uso de drogas.
A duração da exposição inicial ao antidepressivo pode afetar as taxas de recaída
A próxima pergunta levantada por esse modelo de “tolerância de oposição” é esta: será que ela, de alguma forma, se torna mais pronunciada ao longo do tempo, de modo que o risco de recaída após a retirada de drogas aumenta? As descobertas de um estudo francês de mais de 35.000 pacientes, que foram publicados em Farmacopsychiatry, sugerem que pode. Os investigadores franceses estudaram pacientes tratados com um antidepressivo para um episódio “indicador” de depressão e que depois pararam de tomar a medicação por pelo menos dois meses. Os pesquisadores analisaram então se esses pacientes – após esse período de dois meses – posteriormente, começaram a tomar um antidepressivo novamente, pois isso seria visto como um marcador de recaída.
Os cientistas franceses descobriram que aqueles que inicialmente tomaram um antidepressivo por menos de um mês antes da retirada foram menos propensos a recaída do que aqueles que tomaram um antidepressivo por dois a cinco meses. Aqueles que foram expostos a um antidepressivo por mais de seis meses tiveram mais do dobro do risco de recaída em comparação com aqueles expostos por menos de um mês (medido pelo retorno subsequente ao uso de antidepressivos).
Os investigadores franceses não consideraram se este maior risco de recaída poderia ser devido a uma mudança biológica desencadeada pelos antidepressivos. Na verdade, pode ser que aqueles que tomaram um antidepressivo por mais tempo a primeira vez estiveram mais gravemente doentes. Mas outra explicação possível é que as mudanças de “tolerância oposicionista” induzidas por um antidepressivo tornam-se mais pronunciadas ao longo do tempo, o que aumentaria o risco de recaída após a retirada do fármaco.
Ramificações clínicas
Como agora está bem documentado, nos ensaios clínicos de ISRS, as drogas não proporcionaram um benefício clínico significativo comparado ao placebo, para pacientes com depressão leve a moderada. Dada esta ausência de benefício, a revisão feita por El-Mallakh e as descobertas de Andrews e os cientistas franceses fornecem uma justificativa convincente para não prescrever um antidepressivo para pacientes do primeiro episódio com esta gravidade de depressão.
De acordo com a revisão de El-Mallakh sobre a literatura, se os pacientes respondem bem com o antidepressivo e depois permaneçam na droga por tempo indeterminado, correm alto risco de eventualmente sofrer uma recorrência de sintomas (mesmo quando estiverem na droga). Uma vez que isso acontece, o paciente está em risco significativo de se tornar cronicamente deprimido. No entanto, se os pacientes respondem bem com um antidepressivo e depois se retiram da medicação, o estudo de Andrews mostra que eles estão em maior risco de recaída do que se tivessem melhorado com placebo. Além disso, o estudo francês sugere que esse risco de recaída pode aumentar com o tempo de exposição à droga antes da retirada. Mas se um paciente tiver realmente a recaída e depois voltar para um antidepressivo, essa pessoa pode agora estar no caminho que leva a doenças crônicas.
Em outras palavras, a exposição inicial a um antidepressivo – devido a essa “tolerância de oposição” induzida por drogas, pode levar a um mal resultado a longo prazo. Em contrapartida, as pessoas que fizeram uso de placebo não sofreram alterações cerebrais de “tolerância oposicionista” e, portanto, podem ter um prognóstico muito melhor a longo prazo.
Relatório Glum de Minnesota sobre os Resultados da Depressão
O teste STAR * D, que foi financiado pelo NIMH, fornece evidências de como, em nossa era moderna do ISRS, a depressão tem um percurso muito crônico. Uma vez que Ed Pigott e outros analisaram cuidadosamente os dados STAR * D, ficou-se sabendo que apenas 108 dos 4041 pacientes que entraram no ensaio tiveram remissão e depois ficaram bem e permaneceram na investigação durante o follow-up de um ano. Todos os outros pacientes não conseguiram remissão, recaíram ou abandonaram.
Agora, vem um relatório da MN Community Measures, uma organização sem fins lucrativos em Minnesota, que reúne resultados de saúde de dados nesse estado. Em 2010, eles relataram que apenas 5,8% dos 23.887 pacientes tratados com depressão estavam em remissão no final de seis meses e que apenas 4,5% estavam em remissão no final de doze meses. Em outras palavras, 95% dos pacientes em Minnesota com depressão maior agora parecem estar cronicamente doentes.
Qual o próximo?
O contexto histórico para esses resultados desanimadores é o seguinte: na década de 1960, no início da era antidepressiva, os especialistas nesta desordem escreveram regularmente que a depressão era um transtorno episódico, que poderia se esperar ser resolvido com o passar do tempo. Como Dean Schuyler, chefe da seção de depressão no NIMH explicou em um livro de 1974, a maioria dos episódios depressivos “seguirão seu curso e terminará com uma recuperação praticamente completa sem intervenção específica”. Em 1969, George Winokur, um psiquiatra da Universidade de Washington, abordou na mesma linha de raciocínio: “A garantia pode ser dada a um paciente e a sua família que episódios subsequentes de doença após uma primeira mania ou mesmo uma primeira depressão não tendem a um curso mais crônico”.
Mas agora, estamos 40 anos depois, com talvez dez por cento dos adultos americanos tomando um antidepressivo, e os pesquisadores estão escrevendo sobre “tolerância de oposição” e “disforia tardia” induzida por drogas. Essa é certamente uma história de resultados de saúde que precisa ser investigada, e se queremos colocar isso em um contexto moral ainda mais nítido, precisamos apenas considerar isso: muitos adolescentes agora estão sendo prescritos com antidepressivos, e quando tomam a droga, seus cérebros desenvolverão “tolerância de oposição”. Qual porcentagem desses jovens acabará com disforia tardia, portanto sofrerá de depressão crônica ao longo da vida?
– – –
Recomendamos a leitura do livro de Robert Whitaker, traduzido para o português, Anatomia de uma Epidemia, publicado pela Editora da Fiocruz ( Editores do Mad in Brasil).
 Hoje, na Radio Mad in America, um episódio especial dedicado ao que vem sendo apresentado no Reino Unido envolvendo o Royal College of Psychiatrists (o equivalente no Brasil à Associação Brasileira de Psiquiatria). Trata-se de recentes eventos – que vão desde a cobertura da mídia sobre uma metanálise de antidepressivos que tem sido amplamente divulgada, a respeito do artigo publicado no periódico científico Lancet, às informações sobre os efeitos de retirada de antidepressivos e uma carta enviada ao jornal The Times pelo Presidente do Royal College, Professor Wendy Burn, e o Presidente do Comitê de Psicofarmacologia do Royal College, Professor David Baldwin.
Hoje, na Radio Mad in America, um episódio especial dedicado ao que vem sendo apresentado no Reino Unido envolvendo o Royal College of Psychiatrists (o equivalente no Brasil à Associação Brasileira de Psiquiatria). Trata-se de recentes eventos – que vão desde a cobertura da mídia sobre uma metanálise de antidepressivos que tem sido amplamente divulgada, a respeito do artigo publicado no periódico científico Lancet, às informações sobre os efeitos de retirada de antidepressivos e uma carta enviada ao jornal The Times pelo Presidente do Royal College, Professor Wendy Burn, e o Presidente do Comitê de Psicofarmacologia do Royal College, Professor David Baldwin.









 Três artigos publicados há poucos anos, juntamente com um relatório de um grupo de Minnesota sobre resultados de saúde nesse Estado, fornecem novas razões para se refletir sobre esta questão: os antidepressivos pioram o curso de depressão a longo prazo? Como escrevi em
Três artigos publicados há poucos anos, juntamente com um relatório de um grupo de Minnesota sobre resultados de saúde nesse Estado, fornecem novas razões para se refletir sobre esta questão: os antidepressivos pioram o curso de depressão a longo prazo? Como escrevi em 
 A história de Marci Webber foi publicada anteriormente em Mad in Brasil em 13 de dezembro de 2016 (
A história de Marci Webber foi publicada anteriormente em Mad in Brasil em 13 de dezembro de 2016 (

 Em um novo artigo, o Dr. Kenneth Kendler e o Dr. Eric Engstrom fazem uma revisão das críticas históricas do sistema de diagnóstico criado por Emil Kraepelin e publicado no final dos anos 1800. Ao contextualizar historicamente o debate em torno do diagnóstico psiquiátrico, os autores demonstram como as críticas modernas dos paradigmas diagnósticos estão ligadas a observações de longa data.
Em um novo artigo, o Dr. Kenneth Kendler e o Dr. Eric Engstrom fazem uma revisão das críticas históricas do sistema de diagnóstico criado por Emil Kraepelin e publicado no final dos anos 1800. Ao contextualizar historicamente o debate em torno do diagnóstico psiquiátrico, os autores demonstram como as críticas modernas dos paradigmas diagnósticos estão ligadas a observações de longa data.








