Desde 2014, a Associação Brasileira de Psiquiatria – a ABP, em parceria com o Conselho Federal de Medicina – CFM, organiza nacionalmente o chamado Setembro Amarelo. O dia 10 deste mês é, oficialmente, o Dia Mundial da Prevenção ao Suicídio. Conforme o que está dito na homepage da campanha, “são registrados mais de 13 mil suicídios todos os anos no Brasil e mais de 01 milhão no mundo. Trata-se de uma triste realidade, que registra cada vez mais casos, principalmente entre os jovens. Cerca de 96,8% dos casos de suicídio estavam relacionados a transtornos mentais. Em primeiro lugar está a depressão, seguida do transtorno bipolar e abuso de substâncias”.
Uma campanha da maior importância. Prevenir o suicídio é uma tarefa de cada um de nós, de toda a sociedade. Como bem é dito, “a campanha acontece durante todo o ano”.
Enquanto profissional de saúde mental, e muito particularmente enquanto pesquisador do campo, eu gostaria de usar este espaço para analisar alguns pressupostos que fazem parte do senso-comum e que considero como “mitos”, senão considerações que cientificamente carecem de evidências científicas. Um alerta: em tempos de negacionismo, o meu compromisso aqui é buscar, na medida do possível, orientar as minhas reflexões a partir das evidências científicas disponíveis.
- Mito 1: os antidepressivos são mais eficazes do que as psicoterapias
Os médicos em geral, os psiquiatras em particular, são orientados a seguir as diretrizes oficiais, no nosso caso as orientações da ABP. São as mesmas recomendadas pela Associação Psiquiátrica Americana (APA), para dar um exemplo. O que é dito é que enquanto a psicoterapia é suficiente para tratar depressão leve, os medicamentos antidepressivos devem ser usados para tratar depressão grave no contexto de um transtorno depressivo maior. Não obstante, ao contrário das orientações oficiais, há provas significativas da eficácia a longo prazo da psicoterapia, e que a psicoterapia também oferece uma boa relação custo-benefício. Senão, examinemos evidências científicas encontradas em estudos científicos.
Tomemos como ponto de partida um grande ensaio de controle randomizado publicado em The Lancet em janeiro de 2016. E o que é o recomendado pelos pesquisadores? É que os clínicos encaminhem todos os pacientes com depressão resistente ao tratamento à psicoterapia.
Nesse estudo foi examinado um modo particular de psicoterapia, a Terapia Cognitiva Comportamental (TCC), que pesquisas anteriores já haviam mostrado ser um tratamento particularmente eficaz para a depressão. Os pesquisadores explicam que a TCC “ensina aos pacientes habilidades para ajudá-los a administrar melhor o seu humor, e por isso tem o potencial de resultar em um benefício que é sustentado além do final da terapia“. Embora a TCC tenha sido testada e considerada eficaz para a depressão, incluindo a depressão resistente ao tratamento, poucos estudos haviam antes rastreado os resultados a longo prazo desta abordagem – como agora foi feito pelo estudo em tela.
Que você leitor observe que o foco deste estudo é a depressão resistente. A depressão resistente ao tratamento, também conhecida como “depressão refratária”, “depressão crônica” e “depressão difícil de tratar”, é comumente definida pela incapacidade de responder a dois antidepressivos diferentes. As pesquisas anteriores já haviam indicado que aproximadamente 60% dos pacientes não respondem aos antidepressivos e que, portanto, a “resistência ao tratamento” pode ser melhor caracterizada como um “fracasso do paradigma” de diagnóstico.
Faço um parênteses para chamar a atenção para um outro estudo, desta vez é uma análise publicada na JAMA, em novembro de 2015, que descobriu que “pacientes com depressão mais grave não eram mais propensos a precisar de medicamentos para melhorar do que pacientes com depressão menos grave“. O mesmo estudo também havia sugerido que a TCC poderia ser usada como tratamento de primeira linha eficaz para pacientes com depressão severa.
Voltemos ao estudo publicado em The Lancet. O estudo tomou como base os dados de um acompanhamento (follow-up) de longo prazo que constam do CoBalT trial – um ensaio de controle aleatório pragmático e multicêntrico entre setenta e três centros de tratamento no Reino Unido. Investigou-se a terapia cognitivo-comportamental como terapia adjunta aos antidepressivos para depressão resistente ao tratamento. Os autores do estudo CoBalT estimaram que “dois terços das pessoas com depressão não respondem totalmente aos antidepressivos, mesmo após uma dose e duração adequadas do tratamento“.
O objetivo dos pesquisadores foi de “examinar se a TCC (além dos cuidados habituais que incluíam farmacoterapia) era eficaz e econômica para reduzir os sintomas depressivos e melhorar a qualidade de vida a longo prazo (3-5 anos), em comparação com os cuidados habituais, apenas em pacientes em cuidados primários“.
Após receber 12-18 sessões de TCC, os pacientes foram solicitados a responder a um questionário pelo correio, avaliando seus sintomas depressivos durante os próximos três a cinco anos. Depois de controlar as diferenças demográficas e outros potenciais elementos intervenientes, os pesquisadores descobriram que os participantes que receberam terapia tiveram significativamente menos sintomas depressivos no acompanhamento.
Aqueles que receberam TCC também estavam mais propensos a experimentar remissão, a relatar redução da ansiedade e a mostrar maior melhora na saúde mental em geral. Além disso, aqueles que receberam terapia estavam menos propensos a tomar antidepressivos nas 46 semanas.
Para avaliar a relação custo-eficácia da TCC, os pesquisadores obtiveram registros de dados sobre os recursos de saúde e estimaram o custo dos serviços de saúde para os participantes durante o período de acompanhamento. Foi estimado que o custo médio por paciente para a intervenção da TCC foi de £343 (trezentos e quarenta e três libras), enquanto os custos dos serviços de saúde e sociais foram mais altos no grupo de atendimento habitual a longo prazo.
Um outro estudo que vale a pena ser aqui destacado foi uma extensa revisão sistemática dos tratamentos para a depressão grave, que fez com que o Colégio Americano de Médicos emitisse uma recomendação aos clínicos sugerindo a terapia cognitiva comportamental (TCC) como um tratamento de primeira linha para transtornos depressivos graves, juntamente com antidepressivos de segunda geração. Os resultados da revisão revelaram que psicoterapia e os antidepressivos têm níveis similares de eficácia. O Colégio Americano de Médicos analisou ensaios de controle randomizado de 1990 a 2015 para quatro abordagens diferentes para o tratamento dos sintomas relacionados a transtornos depressivos graves. As abordagens incluem psicoterapia (TCC, terapia interpessoal e terapia psicodinâmica), medicina alternativa (erva de São João, yoga, acupuntura, ômega 3s, meditação), exercício e farmacoterapia. Enquanto as evidências disponíveis mostraram que os antidepressivos tinham maior eficácia do que ômega 3s e escitaloprám, não houve diferença na resposta entre antidepressivos e terapia interpessoal, terapia psicodinâmica, acupuntura, erva de São João, yoga, exercício, ou TCC.
Este estudo faz o alerta de que os antidepressivos apresentam graves efeitos colaterais e taxas mais altas de recaídas, o que não ocorre com a TCC e as psicoterapias em geral. “Embora [os antidepressivos de segunda geração] sejam frequentemente prescritos inicialmente para pacientes com depressão, a TCC é uma abordagem razoável para o tratamento inicial e deve ser fortemente considerada como um tratamento alternativo aos antidepressivos, quando aquele tratamento estiver disponível”, concluíram os pesquisadores.
Embora a TCC seja a modalidade de psicoterapia analisada nesses estudos acima mencionados, não se pode dizer que seja a mais eficaz em comparação com as diversas outras psicoterapias. Não é por acaso que no Reino Unido há o programa do NHS, o chamado Programa para adultos que melhoram o acesso a Psicoterapias (Adult Improving Access to Psychological Therapies Programme) – IAPT. Conforme o que o próprio NHS diz na homepage do Programa, “começou em 2008 e transformou o tratamento de transtornos de ansiedade e depressão em adultos na Inglaterra. O IAPT é amplamente reconhecido como o programa mais ambicioso de psicoterapias do mundo e só no ano passado mais de um milhão de pessoas acessou os serviços do IAPT para ajudar a superar sua depressão e ansiedade, e administrar melhor sua saúde mental.” São diversas as psicoterapias disponiblizadas pelo Programa.
Sabe-se que entre os problemas mais graves com o uso de antidepressivos é que seus usuários, quando em uso em médio e longo prazos, têm muitas dificuldades para viver livres das drogas antidepressivas. Daí que o recomendado seja o uso o mínimo possível do tratamento psicofarmacológico. O que reforça, inequivocamente, o papel essencial das psicoterapias.
Os problemas com a retirada dos antidepressivos, há muito negada e ignorada pela comunidade psiquiátrica, está agora na linha de frente do debate científico. Numerosos entidades médicas oficiais e até mesmo psiquiatras renomados têm apontado para os efeitos adversos e duradouros que podem ocorrer quando se descontinua o uso de antidepressivos. Por exemplo, o Royal College of Psychiatry divulgou recentemente uma declaração sobre a dependência severa e duradoura.
Quando é seguro fazer a descontinuação dos medicamentos antidepressivos? Eis aí um grande desafio. Se os medicamentos evitassem recaídas, então pará-los poderia levar a um retorno das experiências (como no caso a depressão) que fizeram a pessoa procurá-los em primeiro lugar. Mas um novo estudo – publicado na revista de primeira linha JAMA Psychiatry – descobriu que a psicoterapia é tão boa na prevenção de recaídas quanto a continuação dos antidepressivos. “Esta meta-análise dos dados individuais dos participantes sugere que a realização de uma intervenção psicológica enquanto um paciente é submetido a um tratamento com antidepressivos pode ser uma alternativa ao uso de antidepressivos a longo prazo no tratamento da depressão recorrente“, os pesquisadores escrevem.
Concluindo essas reflexões ao que chamei de Mito 1. Se estamos empenhados de fato a uma reforma da Assistência em Saúde Mental, é vital o desenvolvimento e o fortalecimento das psicoterapias e das abordagens psicossociais em geral. O tratamento psicofarmacológico em geral tem a tendência condenar os seus usuários a um menos-ser. O tratamento psicofarmacológico tende a produzir mudanças no cérebro que podem ser irreversíveis.
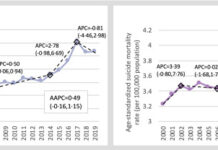
- Mito 2: os antidepressivos previnem o suicídio
O senso-comum é que os antidepressivos ajudam a prevenir o suicídio. Embora as evidências científicas sugiram exatamente o contrário.
De fato, são inúmeros os estudos que mostram que os antidepressivos são um forte contribuinte para o suicídio. A respeito, recomendo fortemente a leitura do estudo produzido pelo jornalista estadunidense Robert Whitaker, com o título sugestivo Suicídio na Era do Prozac. Como o texto do Whitaker é sustentado por inúmeras evidências, considero desnecessário me deter na análise deste tópico. Não deixem de ler cuidadosamente esse artigo do Whitaker, por favor.
O que eu posso acrescentar? A campanha do Setembro Amarelo, nos termos em que a ABP sugere à sociedade, não leva em consideração os riscos do próprio modelo biomédico para a prevenção ao suicídio. No mundo inteiro, são abundantes as evidências do fracasso desse tipo de abordagem para a prevenção do suicídio.
São inúmeros os testemunhos das experiências de vida daqueles que sobreviveram aos antidepressivos. Como, por exemplo, que a partir do uso de antidepressivos alguém se tornou um suicida. Senão, aqueles que tiveram as suas vidas arruinadas sob diversos aspectos. Ou ainda, as chacinas em massa.
É chocante como ainda em 2021, em nome da saúde, sejam prescritos antidepressivos como na forma atual. Isso é que é negacionismo!
- Mito 3: tratamento eletroconvulsivo é terapêutico
O senso-comum criado pela psiquiatria é que a terapia eletroconvulsiva (ECT) seja um procedimento recomendado a pessoas que são consideradas em risco de suicídio ou que são refratárias a tratamentos contra a depressão. No entanto, não é isso o que as evidências científicas mostram. Eis aí mais uma outra expressão do negacionismo.
Um estudo recentemente publicado no Journal of ECT desmente o pressuposto que legitamaria o uso de ECT. O estudo incluiu 14.810 pessoas que receberam ECT e 58.369 que não a receberam. Os participantes foram todas as pessoas que utilizaram a Administração de Saúde dos Veteranos (Veterans Health Administration) entre 2006 e 2015. Os participantes foram comparados em características demográficas e clínicas, utilizando escores de propensão ao risco, o que permitiu aos investigadores dar conta de diferentes graus de gravidade dos problemas de saúde mental e diagnósticos psiquiátricos e de fatores tais como idade e sexo. O estudo acompanhou os participantes durante um ano para comparar o número de pessoas que morreram por suicídio. Os investigadores concluíram:“Após comparar e controlar as diferenças entre grupos em uma regressão logística ajustada, as probabilidades de suicídio no ano após a realização da ECT não foram estatisticamente diferentes das dos pacientes que não receberam o procedimento.”
Diferentes estudos já mostraram não haver evidências de que a terapia eletroconvulsivo (popularmente conhecida como tratamento por choque-elétrico) funcione; mas sim, o que não faltam são evidências dos danos produzidos, como a perda da memória. Ademais, há um pobre monitoramento e fiscalização dos estabelecimentos autorizados para o emprego deste tipo de tratamento. São frequentes os processos judiciais movidos por pacientes e familiares vítimas desse tratamento psiquiátrico.
Chocante? Talvez nem tanto. Nada nos surpreende, quando vimos a defesa do tratamento precoce para a Covid-19.
Considerações finais
O modelo biomédico da psiquiatria é objeto de críticas, em particular da própria OMS e ONU.
Se colocarmos entre parênteses o modelo biomédico proposto para se abordar a depressão, e muito em particular o suicídio, campanhas como a do Setembro Amarelo são da maior importância para todos nós.
É urgente que a sociedade se dê conta de um conjunto de condições sociais que comprometem as condições de estar-de-bem consigo próprio e com os outros. São condições para o que consideramos ‘saúde mental’. Condições tais como: ter uma atividade laboral que faça sentido, não viver em isolamento, lidar com valores que façam sentido, estar conectado com os traumas na infância, ter status e respeito reconhecidos, estar conectado com a natureza, contar com um futuro de esperança e seguro etc. A respeito, dito de uma forma bastante inclusiva, quero dizer, a partir da experiência de vida, eu recomendo essa palestra do jornalista Johann Hari, quem compartilha conosco ideias novas sobre as causas da depressão e da ansiedade, colhidas de especialistas do mundo todo – bem como algumas soluções novas e animadoras.
E para finalizar, a última referência bibliográfica que não posso deixar de citar. A reação normal das pessoas, quando se faz críticas como as que eu acabo de apresentar, é se perguntar quais são as alternativas para que nos orientemos frente ao sofrimento psíquico em suas diversas formas de se manifestar, como as que são apresentadas no DSM/CID. Se a depressão não é uma doença, e se não negamos o fenômeno, como então fazer face a ela? Seja com a depressão, a ansiedade, sejam quaisquer que forem os fenômenos que nos chegam enquanto demandas para a assistência em saúde mental. A referência que eu sugiro é o documento da Divisão Clínica da Sociedade Britânica de Psicologia, chamado de Abordagem Poder, Ameaça e Sentido (Power Threat Meaning Framework). Aqui está o link. Ali se pode encontrar o documento em sua íntegra, bem como experiências com o uso do modelo, artigos científicos, etc.